
سندروم روده تحریک پذیر (IBS)
- 2026-02-12
- 0 Likes
- 0 Comments
سندروم روده تحریک پذیر (IBS) چیست؟
سندروم روده تحریک پذیر یا IBS (Irritable Bowel Syndrome) یکی از شایعترین اختلالات عملکردی دستگاه گوارش است که به آن «روده عصبی» یا «کولیت عصبی» هم میگویند.
این بیماری اختلال ساختاری یا التهابی در روده ایجاد نمیکند (یعنی هیچ زخم، التهاب یا آسیب قابل مشاهدهای در کولونوسکوپی یا آزمایشها دیده نمیشود)، بلکه مشکل در نحوه عملکرد و هماهنگی رودهها، سیستم عصبی روده و ارتباط مغز-روده است.
به زبان ساده: روده در افراد مبتلا به IBS بیش از حد حساس شده و به محرکهای معمولی (غذا، استرس، تغییرات هورمونی و …) واکنشهای شدید و غیرطبیعی نشان میدهد.
انواع سندروم روده تحریک پذیر (IBS-D، IBS-C، IBS-M، IBS-U)
بر اساس معیارهای تشخیصی Rome IV ، سندروم روده تحریک پذیر به چهار زیرگروه اصلی تقسیم میشود. این دسته بندی بر اساس الگوی غالب علائم اجابت مزاج در ۳ ماه اخیر انجام میگیرد و کمک میکند درمان هدفمندتر انتخاب شود.
هر بیمار ممکن است در طول زمان از یک نوع به نوع دیگر تغییر کند (مثلاً با تغییر رژیم یا استرس).
۱. IBS-D (غالب اسهال – Diarrhea-predominant)
- علائم اصلی:
مدفوع شل یا آبکی (نوع ۶ یا ۷ مقیاس بریستول) حداقل ۲۵٪ از دفعات، و مدفوع سفت کمتر از ۲۵٪.
اسهال ناگهانی، فوریت دفع (گاهی بیاختیاری)، نفخ و درد شکمی که معمولاً قبل از دفع بهتر میشود. - شیوع: شایعترین نوع (۳۰–۴۰٪ موارد IBS).
- ویژگیهای خاص: اغلب بعد از غذا تشدید میشود، حساسیت به غذاهای چرب، کافئین، الکل و FODMAPها بیشتر دیده میشود.
- درمان رایج: داروهای ضداسهال (operamide)، الوسرون (در موارد شدید)، ریفاکسیمین، رژیم کم FODMAP.
۲. IBS-C (غالب یبوست – Constipation-predominant)
- علائم اصلی:
مدفوع سفت یا تکهتکه (نوع ۱ یا ۲ بریستول) حداقل ۲۵٪ از دفعات، و مدفوع شل کمتر از ۲۵٪.
دفع کمتر از ۳ بار در هفته، احساس تخلیه ناقص، زور زدن زیاد، نفخ و درد که بعد از دفع تسکین مییابد. - شیوع: حدود ۲۰–۳۰٪ موارد.
- ویژگیهای خاص: بیشتر در زنان دیده میشود، با تغییرات هورمونی (قاعدگی، بارداری) مرتبط است.
- درمان رایج: ملینها (پلیاتیلن گلیکول، لاکتولوز)، لیناکلوتید، پلکاناتید، رژیم غذایی پر فیبر محلول + آب زیاد.
۳. IBS-M (مختلط یا متناوب – Mixed)
- علائم اصلی:
حداقل ۲۵٪ از دفعات مدفوع شل/آبکی و حداقل ۲۵٪ مدفوع سفت/تکهتکه.
اسهال و یبوست به صورت متناوب (گاهی در عرض چند روز یا هفته) دیده میشود. - شیوع: ۲۰–۳۰٪ موارد.
- ویژگیهای خاص: علائم نوسانی و پیشبینینشده، مدیریت آن سختتر است چون داروهایی که اسهال را کنترل میکنند ممکن است یبوست را بدتر کنند.
- درمان رایج: تمرکز روی رژیم غذایی، پروبیوتیکها، داروهای تنظیمکننده حرکات روده (مثل الوکسادولین).
۴. IBS-U (نامشخص یا غیرقابل طبقهبندی – Unclassified)
- علائم اصلی:
علائم IBS وجود دارد، اما الگوی اجابت مزاج در هیچکدام از سه گروه بالا قرار نمیگیرد (یعنی کمتر از ۲۵٪ مدفوع شل یا سفت). - شیوع: حدود ۱۰–۲۰٪ موارد (کمترین شیوع).
- ویژگیهای خاص: علائم متنوع و نامنظم؛ اغلب به مرور زمان به یکی از انواع دیگر تبدیل میشود.
- درمان رایج: مشابه سایر انواع، ولی بیشتر بر اساس علائم غالب فعلی تنظیم میشود.
جدول خلاصه انواع IBS (مقیاس بریستول مدفوع)
| نوع | درصد تقریبی مدفوع شل | درصد تقریبی مدفوع سفت | شیوع تقریبی |
|---|---|---|---|
| IBS-D | ≥ ۲۵٪ | < ۲۵٪ | ۳۰–۴۰٪ |
| IBS-C | < ۲۵٪ | ≥ ۲۵٪ | ۲۰–۳۰٪ |
| IBS-M | ≥ ۲۵٪ | ≥ ۲۵٪ | ۲۰–۳۰٪ |
| IBS-U | هیچکدام از موارد بالا | — | ۱۰–۲۰٪ |
شیوع و آمار سندروم روده تحریک پذی در ایران و جهان
سندروم روده تحریک پذیر یکی از شایعترین اختلالات عملکردی گوارشی در جهان است و شیوع آن بسته به معیارهای تشخیصی، روش نمونهگیری و منطقه جغرافیایی متفاوت است. آمارهای اخیر نشاندهنده افزایش تخمینی شیوع نسبت به گذشته است.
شیوع جهانی IBS (تا سالهای اخیر – ۲۰۲۴-۲۰۲۵)
- متا-آنالیزهای بزرگ اخیر (شامل دهها مطالعه از بیش از ۵۰ کشور):
- شیوع کلی جهانی حدود ۱۴.۱٪ .
- در برخی متا-آنالیزها: ۱۳.۲٪ با Rome III و ۱۷.۱٪ با Rome IV (مطالعه ۲۰۲۵ با بیش از ۱۸۸ هزار شرکتکننده).
- وقتی فقط مطالعات با نمونهگیری احتمالی در نظر گرفته شود: حدود ۱۱-۱۳٪.
- تخمینهای قدیمیتر یا منابع عمومی: اغلب ۵-۱۰٪ یا ۱۰-۱۵٪ ذکر میشود، اما مطالعات جدیدتر شیوع بالاتری گزارش میکنند (به دلیل حساسیت بیشتر معیارها و آگاهی بیشتر).
- تفاوت جنسیتی: زنان حدود ۱.۵ برابر بیشتر مبتلا هستند (۱۵-۲۰٪ در زنان vs. ۱۱-۱۶٪ در مردان).
- مناطق با شیوع بالاتر: کشورهای توسعهیافته مانند انگلیس، ژاپن، چین و برخی مناطق آمریکای جنوبی و مدیترانه شرقی (تا ۲۰-۲۵٪ در برخی زیرگروهها).
- زیرگروهها: IBS-M (مختلط) شایعترین (حدود ۳۱-۳۳٪ از موارد)، سپس IBS-D و IBS-C تقریباً برابر (۲۶-۲۸٪)، و IBS-U کمترین (۸-۱۰٪).
شیوع IBS در ایران
- مطالعات مختلف در ایران شیوع متفاوتی گزارش کردهاند (از حدود ۱٪ تا بیش از ۲۰٪)، که به جمعیت مورد مطالعه و معیارها بستگی دارد.
- تخمینهای رایج :
- ۱۰-۲۰٪ از جمعیت بزرگسال.
- حدود ۷ میلیون نفر در ایران مبتلا هستند (تخمین بر اساس جمعیت و شیوع ۱۰٪).
- مطالعات خاص:
- در برخی جمعیتهای عمومی: حدود ۲۱.۵٪ .
- در دانشجویان پزشکی یا جوانان: گاهی ۱۷-۲۰٪ یا بالاتر.
- در بررسیهای سیستماتیک قدیمیتر: محدوده وسیع ۱.۱٪ تا ۲۵٪، اما مطالعات جدیدتر اغلب بالاتر از ۱۰٪ را نشان میدهند.
- تفاوت جنسیتی در ایران: مانند جهان، زنان بیشتر مبتلا هستند (تقریباً ۲ برابر مردان در بسیاری گزارشها).
- نکته: شیوع واقعی ممکن است بالاتر باشد چون بسیاری از افراد علائم خفیف دارند و به پزشک مراجعه نمیکنند (فقط ۱۵-۳۰٪ موارد شدید به دنبال درمان هستند).
علائم شایع سندورم روده تحریکپذیر
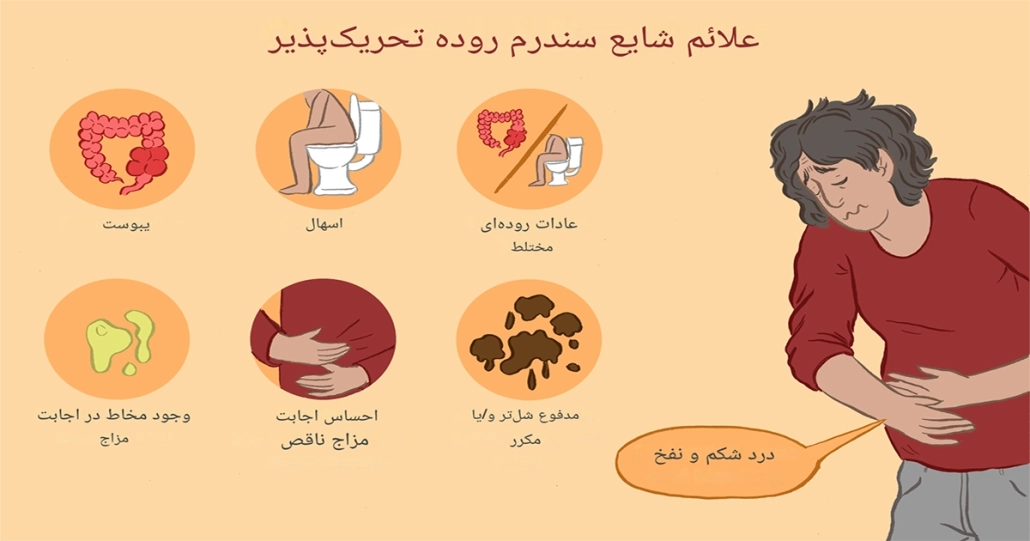
علائم سندروم روده تحریک پذیر در افراد مختلف متفاوت است، اما بر اساس معیارهای Rome IV (استاندارد جهانی تشخیص)، شایعترین نشانهها عبارتند از:
- درد یا گرفتگی شکمی (معمولاً در قسمت پایین شکم): این درد اغلب کرامپی، تیرکشنده یا احساس فشار است و تقریباً همیشه با اجابت مزاج مرتبط است؛ یعنی قبل یا حین دفع شروع میشود و پس از دفع مدفوع یا گاز به طور قابل توجهی کاهش مییابد یا کاملاً برطرف میشود. این علامت کلیدیترین نشانه IBS است و بدون آن تشخیص IBS مطرح نمیشود.
- تغییر در الگوی اجابت مزاج: شامل افزایش یا کاهش تعداد دفعات دفع، که میتواند به صورت اسهال مکرر (به ویژه ناگهانی و با فوریت بالا)، یبوست (دفع کمتر از ۳ بار در هفته با زور زدن زیاد) یا تناوب بین این دو باشد.
- تغییر در شکل و قوام مدفوع: مدفوع ممکن است خیلی شل و آبکی (شبیه اسهال)، خیلی سفت و تکهتکه (شبیه یبوست)، یا متناوب بین این دو حالت باشد.
- نفخ و احساس پری یا تورم شکم: یکی از شایعترین شکایات؛ فرد احساس میکند شکمش باد کرده، سنگین یا متورم است، حتی اگر از بیرون خیلی برجسته نباشد. این نفخ اغلب با گاز زیاد همراه است و میتواند باعث ناراحتی مداوم شود.
- احساس تخلیه ناقص روده: بعد از دفع مدفوع، فرد احساس میکند رودهاش کاملاً خالی نشده و هنوز چیزی باقی مانده است.
- دفع گاز بیش از حد یا مکرر: همراه با صدای شکم (غرغر یا صداهای روده) که گاهی خیلی آزاردهنده است.
- خروج مخاط سفید یا شفاف از مقعد: همراه با مدفوع یا به صورت جداگانه دیده میشود (این مخاط معمولاً بیخطر است اما شایع در IBS).
- فوریت دفع (Urgency): احساس ناگهانی و شدید نیاز به توالت رفتن، که گاهی کنترل آن سخت میشود و حتی ممکن است منجر به بیاختیاری جزئی شود (به ویژه در نوع IBS-D).
این علائم معمولاً مزمن هستند (حداقل ۶ ماه سابقه و حداقل ۳ ماه اخیر فعال)، اغلب دورهای (روزها یا هفتهها شدید، سپس بهتر) و به شدت تحت تأثیر استرس، غذا خوردن (به ویژه بعد از وعدههای غذایی) و تغییرات هورمونی (مثل دوره قاعدگی در زنان) قرار میگیرند.
چه کسانی بیشتر در معرض ابتلا به سندروم روده تحریک پذیرهستند؟
سندروم روده تحریک پذیر در همه گروههای سنی و جنسیتی ممکن است رخ دهد، اما برخی گروهها به طور قابل توجهی بیشتر در معرض خطر هستند. این موضوع بر اساس مطالعات اپیدمیولوژیک گسترده تأیید شده است.
گروههای در معرض خطر بالاتر
- زنان
زنان حدود ۱.۵ تا ۲ برابر بیشتر از مردان به IBS مبتلا میشوند (نسبت شیوع جهانی حدود ۲:۱ یا ۱.۸:۱).
این تفاوت احتمالاً به دلیل نوسانات هورمونی (استروژن و پروژسترون)، حساسیت بیشتر به درد احشایی و تأثیر محور مغز-روده است.
در بسیاری از مطالعات، زنان علائم شدیدتر و کیفیت زندگی پایینتری گزارش میکنند. - افراد جوان و میانسال (زیر ۵۰ سال)
IBS بیشتر در سنین نوجوانی تا میانسالی (بهویژه ۲۰ تا ۴۰-۵۰ سال) شروع میشود و شیوع آن با افزایش سن کاهش مییابد.
افراد بالای ۵۰-۶۰ سال به طور قابل توجهی کمتر مبتلا هستند (شیوع در افراد بالای ۶۰ سال تقریباً نصف افراد زیر ۴۰ سال است). - افرادی با سابقه خانوادگی IBS
اگر پدر، مادر یا خواهر/برادر مبتلا به IBS باشند، خطر ابتلا افزایش مییابد.
این موضوع ترکیبی از عوامل ژنتیکی و محیطی مشترک در خانواده است. - افراد با مشکلات روانی یا استرس بالا
کسانی که سابقه اضطراب، افسردگی، اختلال استرس پس از سانحه (PTSD) یا استرس مزمن دارند، خطر بسیار بالاتری دارند.
سابقه سوءاستفاده جسمی، جنسی یا عاطفی در کودکی نیز یک عامل خطر قوی است. - افرادی که عفونت شدید گوارشی داشتهاند
حدود ۱۰-۳۰٪ موارد IBS پس از یک عفونت حاد رودهای شروع میشود، مانند گاستروانتریت باکتریایی (سالمونلا، کمپیلوباکتر)، ویروسی یا انگلی. - سایر عوامل خطر
- سیگار کشیدن
- استرس روانی شدید یا طولانیمدت
- جنسیت مونث همراه با مصرف استروژن (قبل یا بعد یائسگی) در برخی موارد
نکته مهم
سندروم روده تحریک پذیر در هر نژادی و هر سطح اقتصادی-اجتماعی ممکن است رخ دهد و ارتباط قوی با وضعیت اقتصادی یا نژادی ندارد (هرچند در برخی مناطق جغرافیایی تفاوتهای جزئی دیده میشود).
این بیماری بیشتر یک اختلال عملکردی است و نه ارگانیک، بنابراین عوامل خطر عمدتاً بر حساسیت روده، میکروبیوم و ارتباط مغز-روده تأثیر میگذارند.
تشخیص سندورم روده تحریک پذیر (معیارهای روم IV و آزمایشها)
تشخیص سندروم روده تحریک پذیر عمدتاً بالینی است و بر اساس علائم بیمار و معیارهای استاندارد روم IV انجام میشود. هیچ آزمایش یا تصویربرداری خاصی به تنهایی سندروم روده تحریک پذیر را تأیید نمیکند؛ بلکه تشخیص با رد کردن بیماریهای دیگر (تشخیص افتراقی) همراه است.
معیارهای تشخیصی روم IV (Rome IV Criteria) – استاندارد طلایی فعلی
طبق معیارهای روم IV، برای تشخیص IBS باید موارد زیر وجود داشته باشد:
- درد شکمی مکرر به طور متوسط حداقل ۱ روز در هفته طی ۳ ماه گذشته
- این درد باید با حداقل دو مورد از موارد زیر همراه باشد:
- مرتبط با دفع مدفوع (درد با دفع بهتر یا بدتر میشود)
- تغییر در تعداد دفعات مدفوع (افزایش یا کاهش دفعات)
- تغییر در شکل یا قوام مدفوع (سفتتر، شلتر یا تغییر ظاهر)
- شرایط زمانی:
- علائم باید حداقل ۳ ماه ادامه داشته باشد.
- شروع علائم حداقل ۶ ماه قبل از تشخیص بوده باشد.
زیرگروههای IBS بر اساس الگوی مدفوع (طبق روم IV)
زیرگروهها بر اساس شکل مدفوع در روزهای غیرطبیعی (با استفاده از مقیاس بریستول) تعیین میشوند:
- IBS-D (اسهالی غالب): بیش از ۲۵٪ مدفوعهای غیرطبیعی نوع ۶ یا ۷ (شل/آبکی) و کمتر از ۲۵٪ نوع ۱ یا ۲ (سفت)
- IBS-C (یبوستی غالب): بیش از ۲۵٪ مدفوعهای غیرطبیعی نوع ۱ یا ۲ (سفت/تودهای) و کمتر از ۲۵٪ نوع ۶ یا ۷
- IBS-M (مختلط): بیش از ۲۵٪ مدفوع نوع ۱-۲ و بیش از ۲۵٪ نوع ۶-۷
- IBS-U (نامشخص): نمیتوان در هیچ گروهی طبقهبندی کرد
آزمایشها و بررسیهای تشخیصی (برای رد سایر بیماریها)
چون IBS یک تشخیص افتراقی است، پزشک معمولاً آزمایشهایی برای رد بیماریهای ارگانیک انجام میدهد، بهویژه اگر علائم هشداردهنده وجود داشته باشد:
آزمایشهای روتین پیشنهادی در اکثر بیماران:
- آزمایش خون کامل (CBC): بررسی کمخونی، عفونت یا التهاب
- تست CRP یا ESR: بررسی التهاب
- تست عملکرد تیروئید (TSH)
- تست سلیاک (آنتیبادی ضد tTG-IgA و IgA کلی)
- آزمایش مدفوع برای عفونت (پارازیت، باکتری، خون مخفی)
تفاوت IBS با بیماریهای التهابی روده (IBD)
سندروم روده تحریک پذیر و بیماریهای التهابی روده دو اختلال گوارشی شایع هستند که علائم مشابهی مانند درد شکم، اسهال، یبوست و نفخ دارند، اما از نظر ماهیت، علت، شدت، عوارض و درمان کاملاً متفاوتاند.
IBD شامل دو بیماری اصلی بیماری کرون و کولیت اولسراتیو است، در حالی که IBS یک سندرم عملکردی است نه یک بیماری التهابی.
جدول مقایسه کلیدی IBS و IBD
| ویژگی | IBS (سندروم روده تحریک پذیر) | IBD (بیماریهای التهابی روده) |
|---|---|---|
| ماهیت بیماری | اختلال عملکردی (روده سالم است اما عملکردش مختل است) | بیماری التهابی و اتوایمیون (التهاب مزمن و آسیب بافتی) |
| التهاب روده | ندارد (هیچ التهاب یا زخم قابل مشاهده نیست) | دارد (التهاب شدید، زخم، فرسایش و گاهی تنگی روده) |
| آسیب ساختاری | خیر (روده از نظر ظاهری و بافتی سالم است) | بله (آسیب دائمی ممکن است، مانند فیبروز، تنگی یا فیستول) |
| علائم خارج روده | نادر (معمولاً فقط گوارشی) | شایع (خستگی، کمخونی، آرتریت، مشکلات چشمی، پوستی، کبدی) |
| علائم هشداردهنده | معمولاً ندارد (خونریزی، کاهش وزن شدید، تب نادر است) | شایع (خون در مدفوع، کاهش وزن ناخواسته، تب، کمخونی) |
| خطر سرطان روده | ندارد (خطر افزایش نمییابد) | دارد (بهویژه در کولیت اولسراتیو طولانیمدت) |
| تشخیص | بالینی (معیار روم IV) + رد سایر بیماریها | آزمایش خون، مدفوع (کالپروتکتین بالا)، کولونوسکوپی + بیوپسی، تصویربرداری |
| درمان | رژیم غذایی، مدیریت استرس، ضداسپاسم، داروهای علامتی | داروهای ضدالتهاب (کورتیکواستروئید، بیولوژیکها)، ایمونوساپرسیو، گاهی جراحی |
| پیشآگهی | مزمن اما غیرپیشرونده، کیفیت زندگی تحت تأثیر اما خطر مرگ ندارد | مزمن و پیشرونده، ممکن است نیاز به بستری یا جراحی داشته باشد |
| شیوع | بسیار شایع (۱۰-۱۵٪ جمعیت) | کمتر (حدود ۰.۵-۱٪) |
علائم مشترک اما تفاوت در شدت و همراهی
- مشترک: درد شکمی، نفخ، اسهال/یبوست، تغییر در عادات روده.
- ویژه IBD: خونریزی مقعدی، مدفوع خونی یا سیاه، کاهش وزن شدید، تب، کمخونی، علائم سیستمیک (درد مفاصل، ضایعات پوستی).
- ویژه IBS: علائم اغلب با استرس، غذا یا تغییرات هورمونی تشدید میشود و بعد از دفع بهتر میشود؛ هیچ علامت التهابی سیستمیک ندارد.
رژیم غذایی مناسب برای کنترل علائم IBS
رژیم غذایی یکی از مهمترین ابزارها برای مدیریت علائم سندروم روده تحریک پذیر (IBS) است. هیچ رژیم واحدی برای همه افراد مؤثر نیست، اما تغییرات هدفمند در تغذیه میتواند درد شکم، نفخ، اسهال، یبوست و گاز را به طور قابل توجهی کاهش دهد. بهترین رویکرد معمولاً شخصیسازیشده است و اغلب با کمک متخصص تغذیه یا پزشک گوارش انجام میشود.
اصول کلی رژیم غذایی مناسب برای IBS
- وعدههای غذایی کوچک و منظم بخورید (۵-۶ وعده کوچک به جای ۳ وعده بزرگ).
- آهسته غذا بخورید و خوب بجوید تا هضم راحتتر شود.
- آب کافی بنوشید (حداقل ۸-۱۰ لیوان در روز)؛ اما نوشیدنیهای گازدار، الکلی و کافئیندار را محدود کنید.
- استرس هنگام غذا خوردن را کاهش دهید (استرس علائم را بدتر میکند).
- غذاها را یادداشت کنید تا محرکهای شخصی خود را شناسایی کنید.
رژیم کم FODMAP – مؤثرترین رژیم مبتنی بر شواهد
رژیم کم FODMAP (Fermentable Oligosaccharides, Disaccharides, Monosaccharides, and Polyols) توسط دانشگاه موناش استرالیا توسعه یافته و قویترین شواهد علمی را دارد (تا ۷۰-۸۶٪ افراد بهبود علائم را تجربه میکنند). یعنی گروهی از کربوهیدراتهای کوتاهزنجیر و الکلهای قندی که:
- در روده کوچک به خوبی جذب نمیشوند (به دلیل کمبود آنزیم یا مکانیسم حمل).
- به سرعت توسط باکتریهای روده تخمیر میشوند.
- باعث تولید گاز، جذب آب به داخل روده و کشیدگی دیواره روده میشوند.
این فرآیند در افراد مبتلا به IBS (که روده حساستری دارند) منجر به علائم اصلی مانند نفخ، درد شکمی، گاز زیاد، اسهال، یبوست یا ترکیبی از آنها میشود.
رژیم کم FODMAP چگونه کار میکند؟
این رژیم با کاهش موقت بار FODMAP در روده، علائم را تسکین میدهد و سپس به شناسایی تحمل شخصی کمک میکند. رژیم در ۳ مرحله انجام میشود:
- مرحله حذف (Elimination) – ۲ تا ۶ هفته
تمام غذاهای پر FODMAP حذف یا به شدت محدود میشوند و با گزینههای کم FODMAP جایگزین میگردند.
هدف: کاهش سریع علائم (معمولاً در ۱-۴ هفته اول بهبود قابل توجه دیده میشود). - مرحله بازگردانی (Reintroduction) – ۶-۱۰ هفته
گروههای مختلف FODMAP (مثل فروکتانها، لاکتوز، فروکتوز، پلیالها) به صورت جداگانه و تدریجی (در مقادیر افزایشی طی ۳ روز) بازگردانده میشوند.
هدف: شناسایی اینکه کدام FODMAPها و در چه مقداری علائم را تحریک میکنند (تحمل شخصی هر فرد متفاوت است). - مرحله شخصیسازی (Personalization) – بلندمدت
رژیم دائمی فقط محدود به غذاهایی میشود که واقعاً مشکلساز هستند.
هدف: رژیم متنوع، متعادل و کممحدودیت برای حفظ کیفیت زندگی.
رژیم کم FODMAP توسط دانشگاه موناش استرالیا توسعه یافته و قویترین شواهد علمی را دارد (تا ۷۰-۸۶٪ افراد بهبود علائم را تجربه میکنند).
غذاهای مجاز و توصیهشده (کم FODMAP یا مفید برای IBS)
- پروتئینها: مرغ بدون پوست، بوقلمون، ماهی (سالمون، ساردین)، تخممرغ، گوشت قرمز بدون چربی.
- سبزیجات: هویج، کدو سبز، اسفناج، خیار، کاهو، سیبزمینی بدون پوست، گوجهفرنگی (به مقدار کم).
- میوهها: موز رسیده، توتفرنگی، بلوبری، کیوی، پرتقال، آناناس (به مقدار محدود).
- غلات: برنج سفید، کینوا، جو دوسر (به مقدار متوسط)، نان بدون گلوتن یا کم FODMAP.
- لبنیات: شیر بدون لاکتوز، ماست بدون لاکتوز، پنیرهای سخت (چدار، پارمزان).
- چربیها: روغن زیتون، آووکادو (به مقدار کم).
- فیبر محلول: جو دوسر، بذر کتان (۱ قاشق در روز)، پسیلیوم (با آب زیاد).
غذاهای تشدیدکننده (معمولاً پر FODMAP یا محرک IBS)
- لبنیات پرلاکتوز: شیر گاو معمولی، ماست معمولی، بستنی.
- میوههای پر فروکتوز: سیب، گلابی، هندوانه، انبه، هلو، زردآلو.
- سبزیجات پر فروکتان: پیاز، سیر، گلکلم، کلم بروکلی، قارچ، ترهفرنگی.
- حبوبات: لوبیا، عدس، نخود (مگر خیسانده و پخته طولانی).
- غلات پر فروکتان: گندم، جو (به مقدار زیاد)، نان سفید معمولی.
- شیرینکنندهها: عسل، شربت ذرت با فروکتوز بالا، آگاوه، الکلهای قندی (سوربیتول، مانیتول، زایلیتول).
- غذاهای دیگر: غذاهای چرب و سرخشده، فستفود، نوشابه گازدار، قهوه زیاد، الکل، غذاهای تند.
نکات اضافی برای کنترل بهتر علائم
- در IBS-C (یبوستی غالب): فیبر محلول را افزایش دهید (جو دوسر، بذر کتان) + آب زیاد.
- در IBS-D (اسهالی غالب): چربی و فیبر نامحلول را کم کنید + غذاهای ملایمتر.
- پروبیوتیکها: برخی سویهها ممکن است کمک کنند (با پزشک مشورت کنید).
- از محرکهای رایج دوری کنید: کافئین، الکل، غذاهای تند، شکلات، آدامس (به دلیل الکل قندی).
هشدار مهم: رژیم کم FODMAP نباید طولانیمدت (بیش از ۶-۸ هفته بدون نظارت) دنبال شود چون ممکن است باعث کمبود مواد مغذی شود. حتماً با متخصص تغذیه آشنا به FODMAP مشورت کنید تا رژیم شخصیسازی شود.
غذاهای تشدیدکننده علائم IBS (چه چیزهایی را نباید خورد؟)
بسیاری از افراد مبتلا به سندروم روده تحریک پذیر با مصرف برخی غذاها علائم شدیدتری مانند نفخ، درد شکمی، گاز زیاد، اسهال یا یبوست تجربه میکنند. این غذاها اغلب پر FODMAP هستند یا به دلایل دیگری (چربی بالا، محرک بودن، گاززا بودن) روده حساس را تحریک میکنند.
غذاهای پر FODMAP (مهمترین محرکها – اغلب باید محدود یا حذف شوند)
- سبزیجات:
- سیر (و هر محصول حاوی سیر: پودر سیر، سسها)
- پیاز (همه انواع: خام، پخته، پودر پیاز)
- ترهفرنگی، شالوت
- قارچ
- گلکلم، بروکلی (در مقادیر زیاد)
- مارچوبه، کنگر فرنگی
- نخود سبز، لوبیا سبز
- کلم (برخی انواع)
- میوهها:
- سیب (و آب سیب، سس سیب)
- گلابی، انبه، هندوانه
- هلو، nectarine، آلو، زردآلو
- گیلاس، آلبالو
- میوههای خشک (کشمش، خرما، انجیر خشک)
- میوههای حاوی هسته (در مقادیر زیاد)
- لبنیات:
- شیر گاو معمولی
- ماست معمولی، دوغ
- بستنی، شیر تغلیظشده
- شیر سویا ساختهشده از دانه کامل سویا
- پنیرهای نرم تازه (ریکوتا، پنیر خامهای در مقادیر زیاد)
- حبوبات و پروتئینهای گیاهی:
- لوبیا قرمز، لوبیا چیتی، عدس، نخود
- اکثر حبوبات (مگر خیسانده و پخته طولانی با مقدار کم)
- غلات و محصولات آردی:
- گندم (نان سفید معمولی، ماکارونی، کیک، بیسکویت)
- جو (در مقادیر زیاد)
- چاودار، بلغور
- شیرینکنندهها و افزودنیها:
- عسل
- شربت ذرت با فروکتوز بالا
- الکلهای قندی: سوربیتول، مانیتول، زایلیتول، ایزومالت (در آدامس بدون قند، آبنبات، شکلات)
- آگاوه
سایر غذاهای تشدیدکننده رایج (حتی اگر کم FODMAP باشند)
- غذاهای چرب و سرخشده: فستفود، سیبزمینی سرخکرده، غذاهای روغنی، گوشتهای چرب
- غذاهای تند: فلفل تند، غذاهای بسیار ادویهدار
- نوشیدنیها:
- نوشابههای گازدار
- قهوه و چای پررنگ (در مقادیر زیاد)
- الکل (بهویژه آبجو و نوشیدنیهای شیرین)
- شکلات (بهویژه شکلات شیری و تلخ در مقادیر زیاد)
- غذاهای فرآوریشده: چیپس، غذاهای آماده، سسهای صنعتی (اغلب حاوی پیاز/سیر پنهان)
غذاها و مواد مفید برای IBS
در سندروم روده تحریکپذیر، غذاهای مفید آنهایی هستند که کم FODMAP باشند، هضم آسان داشته باشند، التهاب را کاهش دهند، به تنظیم حرکات روده کمک کنند و علائم مانند نفخ، درد، اسهال یا یبوست را تشدید نکنند. این غذاها اغلب منبع فیبر محلول، پروتئین باکیفیت، چربیهای سالم و مواد مغذی هستند.
غذاهای مفید و توصیهشده برای IBS

۱. پروتئینها (آسانهضم و بدون تحریک روده)
- مرغ بدون پوست، بوقلمون
- ماهی (سالمون، ساردین، ماکرل – منبع امگا-۳ ضدالتهاب)
- تخممرغ (آبپز، نیمرو، املت)
- گوشت قرمز بدون چربی (به مقدار متوسط)
- توفوی سفت، تمپه
- تخممرغ جایگزین یا پروتئین گیاهی کم FODMAP
۲. میوههای کم FODMAP و مفید
- موز رسیده (کمتر از ۱ عدد متوسط در وعده)
- توتفرنگی، بلوبری، تمشک (نصف تا ۱ پیمانه)
- کیوی
- پرتقال، نارنگی، گریپفروت
- آناناس (به مقدار کم)
- طالبی، عسلک (مقدار محدود)
- لیمو و لیموترش (برای طعمدهی)
۳. سبزیجات کم FODMAP و هضم آسان
- هویج
- کدو سبز، بادمجان
- خیار
- گوجهفرنگی (به مقدار کم)
- اسفناج، کاهو، بوکچوی
- سیبزمینی (سفید یا شیرین – بدون پوست زیاد)
- فلفل دلمهای قرمز یا زرد
- لوبیا سبز (به مقدار کم)
۴. غلات و نشاستههای مناسب
- برنج سفید یا قهوهای
- کینوا
- جو دوسر (نصف پیمانه – منبع عالی فیبر محلول)
- نان بدون گلوتن یا نان جو دوسر (بدون افزودنی پر FODMAP)
- ماکارونی بدون گلوتن (برنجی یا کینوایی)
- ذرت (پاپکورن ساده یا ذرت بو داده)
۵. لبنیات و جایگزینها
- شیر بدون لاکتوز
- ماست بدون لاکتوز
- پنیرهای سخت و کهنه (چدار، پارمزان، سوئیس، بری، فتا)
- شیر بادام، شیر برنج، شیر نارگیل (بدون افزودنی)
۶. آجیل و دانهها (به مقدار محدود – معمولاً ۱-۲ قاشق غذاخوری)
- بادام (۱۰ عدد)
- گردو، بادامزمینی
- دانه چیا، دانه کتان (۱ قاشق غذاخوری – عالی برای IBS-C)
- تخمه آفتابگردان، تخمه کدو (مقدار کم)
۷. چربیهای سالم
- روغن زیتون
- آووکادو (۱/۸ تا ۱/۴ عدد)
- کره (به مقدار کم)
۸. سایر مواد مفید
- چای گیاهی (نعناع فلفلی، بابونه، زنجبیل – آرامبخش روده)
- پسیلیوم (پودر فیبر محلول – با آب زیاد)
- عسل (در مقادیر بسیار کم – جایگزین بهتر: شکر معمولی یا شربت افرا)
نقش فیبر در سندروم روده تحریک پذیر
فیبر غذایی یکی از مهمترین عوامل تغذیهای در مدیریت علائم سندرم روده تحریکپذیر است، اما نقش آن دوگانه است: میتواند بهبود ایجاد کند یا علائم را تشدید کند. همه چیز به نوع فیبر (محلول یا نامحلول)، مقدار، سرعت افزایش و نوع IBS (اسهالی، یبوستی، مختلط) بستگی دارد.
انواع فیبر و تفاوت آنها
- فیبر محلول :
در آب حل میشود، ماده ژلهای تشکیل میدهد، هضم را کند میکند، آب را جذب میکند و مدفوع را نرمتر میکند. معمولاً بهترین گزینه برای اکثر افراد مبتلا به IBS. - فیبر نامحلول:
در آب حل نمیشود، حجم مدفوع را افزایش میدهد و عبور روده را سریعتر میکند (مثل سبوس گندم). در برخی افراد مفید است (بهویژه IBS-C)، اما اغلب باعث نفخ، گاز و درد بیشتر میشود.
نقش فیبر در IBS
- فیبر محلول: توصیه قوی برای بهبود علائم کلی IBS (درد، نفخ، یبوست، اسهال).
مطالعات و متاآنالیزها نشان میدهند که فیبر محلول (بهویژه پسیلیوم) علائم کلی را بهبود میبخشد (NNT حدود ۷-۱۰ نفر).
بیشترین فایده در IBS-C (یبوستی غالب) دیده میشود، اما در IBS-D و IBS-M هم اغلب کمککننده است. - فیبر نامحلول: توصیه نمیشود یا با احتیاط زیاد.
شواهد نشان میدهد که فیبر نامحلول (مثل سبوس گندم) علائم کلی را بهبود نمیدهد و در بسیاری از بیماران (بهویژه IBS-D) علائم را بدتر میکند (نفخ، گاز، اسهال).
درمانهای دارویی سندرم روده تحریکپذیر (IBS)

درمان دارویی IBS بر اساس نوع غالب علائم (اسهال، یبوست، مختلط یا درد غالب) انتخاب میشود و هدف آن کنترل علائم است نه درمان قطعی. هیچ دارویی برای همه بیماران مؤثر نیست و انتخاب دارو معمولاً پلهپله انجام میشود: ابتدا درمانهای ساده و بدون نسخه، سپس داروهای تجویزی خاص.
نکته مهم: تمام داروها باید تحت نظر پزشک متخصص گوارش تجویز شوند. بسیاری از داروها عوارض جانبی دارند و برخی فقط برای گروههای خاص (مثل زنان زیر ۶۵ سال) تأیید شدهاند.
۱. داروهای ضد اسپاسم (برای درد و گرفتگی شکم)
این داروها اولین خط درمان درد شکمی در IBS هستند.
- هیوسین (بوسکوپان)، دیسیکلومین، مهارکنندههای کانال کلسیم (مثل پیناوریوم)
- روغن نعناع فلفلی (کپسولهای enteric-coated) – شواهد خوبی برای کاهش درد و اسپاسم دارد.
- اغلب بهصورت نیاز به مصرف (on-demand) یا دورهای استفاده میشوند.
۲. درمان IBS با یبوست غالب (IBS-C)
- ملینها (اولین خط): پلیاتیلن گلیکول (PEG)، لاکتولوز، بیزاکودیل
- داروهای ترشحکننده (Secretagogues):
- لیناکلوتاید (Linaclotide) – قویترین توصیه در دستورالعملهای AGA؛ افزایش ترشح آب در روده
- پلکاناتید (Plecanatide)
- لوبیروستون (Lubiprostone)
- تناپانور (Tenapanor) – مهار جذب سدیم در روده
- تگاسرود (Tegaserod) – فقط برای زنان زیر ۶۵ سال با IBS-C شدید (در برخی کشورها محدود)
۳. درمان IBS با اسهال غالب (IBS-D)
- ضد اسهالها (اولین خط): لوپرامید (Imodium) – دوز کم و نیاز به مصرف
- داروهای خاص:
- ریفاکسیمین (Rifaximin) – دوره کوتاه (معمولاً ۲ هفته)، مؤثر در کاهش علائم کلی IBS-D
- الوکسادولین (Eluxadoline / Viberzi) – آگونیست/آنتاگونیست opioid، برای درد و اسهال
- آلوساترون (Alosetron / Lotronex) – فقط برای زنان با IBS-D شدید مقاوم به درمان (به دلیل عوارض نادر اما جدی محدود شده)
- آنتیاگونیستهای ۵-HT3 مثل اوندانسترون یا راموسترون (در برخی کشورها)
۴. درمان IBS با درد غالب یا علائم کلی (Global symptoms)
- آنتیدپرسانتها (دوز پایین، به عنوان neuromodulator):
- تریسیکلیکها (TCAs) مثل آمیتریپتیلین یا نورتریپتیلین – قویترین شواهد برای کاهش درد احشایی و بهبود کلی
- SSRIها (مثل فلوکستین یا پاروکستین) – در موارد همراه با اضطراب/افسردگی یا وقتی TCAs تحمل نشود
- پروبیوتیکها – برخی سویهها (مثل Bifidobacterium یا Lactobacillus) در کاهش نفخ و درد مؤثرند؛ شواهد متوسط تا پایین (در دستورالعمل ۲۰۲۵ سئول توصیه شرطی)
۵. سایر داروها و گزینههای نوظهور
- آنتیبیوتیکهای غیرجذبی (مثل ریفاکسیمین) – برای موارد مشکوک به SIBO یا IBS-D مقاوم
- داروهای در حال بررسی یا جدیدتر (تا ۲۰۲۵–۲۰۲۶): برخی درمانهای مبتنی بر میکروبیوم (مانند EBX-102-02)، آگونیستهای گیرنده دلتا opioid مرکزی، یا ترکیبات مبتنی بر اسید بوتیریک برای تقویت سد روده
مدیریت استرس و تأثیر آن بر IBS
استرس یکی از مهمترین عوامل تشدیدکننده علائم سندروم روده تحریک پذیر است. ارتباط نزدیک بین مغز و روده باعث میشود که استرس روانی مستقیماً بر عملکرد روده تأثیر بگذارد و علائمی مانند درد شکمی، نفخ، اسهال، یبوست یا گاز زیاد را بدتر کند.
تأثیر استرس بر IBS

- فعال شدن محور HPA (هیپوتالاموس-هیپوفیز-آدرنال): استرس باعث ترشح هورمونهایی مانند کورتیزول و آدرنالین میشود که حرکات روده را تغییر میدهند (افزایش یا کاهش انقباضات)، حساسیت درد احشایی را بالا میبرند و التهاب خفیف روده را تشدید میکنند.
- تغییر میکروبیوم روده: استرس مزمن باعث عدم تعادل باکتریهای روده (دیسبیوزیس) میشود که خود عامل نفخ و اختلال گوارشی است.
- حساسیت بیش از حد روده: افراد مبتلا به IBS اغلب به استرس واکنش شدیدتری نشان میدهند؛ حتی استرسهای روزمره (مثل اضطراب کاری یا روابط) میتواند علائم را شعلهور کند.
- چرخه معیوب: علائم IBS خود باعث استرس و اضطراب بیشتر میشود (مثلاً ترس از دفع ناگهانی در مکان عمومی)، که دوباره علائم را بدتر میکند.
- شواهد: مطالعات نشان میدهند افراد مبتلا به IBS شیوع بالاتری از اضطراب (حدود ۴۰٪) و افسردگی (حدود ۳۰٪) دارند و استرس مزمن خطر تشدید علائم را به طور قابل توجهی افزایش میدهد.
روشهای مدیریت استرس مؤثر برای کنترل IBS
مدیریت استرس یکی از درمانهای اصلی غیر دارویی IBS است و دستورالعملهای معتبر جهانی آن را به عنوان درمان خط اول یا مکمل توصیه میکنند. روشهای مبتنی بر شواهد عبارتند از:
- درمان شناختی-رفتاری (CBT)
قویترین شواهد را دارد؛ کمک میکند افکار منفی مرتبط با علائم (مثل «اگر استرس بگیرم حتماً اسهال میگیرم») را تغییر دهید و مهارتهای مقابلهای یاد بگیرید.
اغلب علائم کلی IBS و کیفیت زندگی را بهبود میبخشد. - هیپنوتراپی هدایتشده به روده
با ایجاد آرامش عمیق و تصویرسازی ذهنی، پاسخ روده به استرس را بازآموزی میکند.
مطالعات نشان دادهاند که میتواند درد شکمی و نفخ را به طور قابل توجهی کاهش دهد (حتی در اپلیکیشنهایی مثل Nerva نتایج خوبی گزارش شده). - مدیتیشن
تمرین روزانه مدیتیشن ساده باعث کاهش اضطراب، بهبود محور مغز-روده و کاهش شدت علائم میشود. - تمرینات تنفسی عمیق و ریلکسیشن عضلانی پیشرونده
تکنیکهای ساده و سریع (مثل تنفس ۴-۷-۸ یا شل کردن عضلات از پا تا سر) برای لحظات استرسزا بسیار مؤثرند. - یوگا و ورزش ملایم
یوگا، پیادهروی، شنا یا دوچرخهسواری منظم (۳-۵ بار در هفته) استرس را کم میکند، حرکات روده را تنظیم میکند و کیفیت خواب را بهبود میبخشد. - سایر روشها
- خواب کافی و منظم (۷-۹ ساعت)
- وقت گذاشتن برای فعالیتهای لذتبخش
- صحبت با روانشناس یا مشاور (بهویژه اگر اضطراب/افسردگی همراه است)
- تکنیکهای ساده مثل نوشتن احساسات یا گوش دادن به موسیقی آرامبخش
تغییرات سبک زندگی برای بهبود علائم سندروم روده تحریکپذیر
تغییرات سبک زندگی اغلب تأثیر بسیار بیشتری از داروها بر کنترل علائم IBS دارد. این تغییرات معمولاً کمهزینه، بدون عارضه و در دسترس هستند و وقتی به طور مداوم انجام شوند، میتوانند درد شکمی، نفخ، اسهال، یبوست و کیفیت کلی زندگی را به طور قابل توجهی بهبود دهند.
تغییرات کلیدی سبک زندگی مؤثر در IBS
- تنظیم منظم وعدههای غذایی
- وعدههای کوچک و منظم بخورید (۴–۶ وعده در روز به جای ۲–۳ وعده بزرگ).
- وعدهها را در ساعات تقریباً ثابت مصرف کنید.
- از پرخوری و طولانی کردن فاصله بین وعدهها (بیش از ۵–۶ ساعت) خودداری کنید.
- غذا را آهسته بخورید و خوب بجوید (حداقل ۲۰–۳۰ بار هر لقمه).
- نوشیدن آب کافی و مناسب
- روزانه ۱.۵ تا ۲.۵ لیتر آب بنوشید (بسته به وزن و فعالیت).
- آب را به طور تدریجی و در طول روز بنوشید، نه یکجا.
- در IBS-C آب بیشتر + فیبر محلول بسیار مهم است.
- از نوشیدن مایعات زیاد همراه غذا (بهخصوص در IBS-D) پرهیز کنید.
- فعالیت بدنی منظم
- حداقل ۱۵۰ دقیقه فعالیت هوازی متوسط در هفته (پیادهروی سریع، دوچرخهسواری، شنا).
- ورزشهای ملایم مانند یوگا، تایچی یا پیلاتس برای کاهش استرس و بهبود حرکات روده بسیار مفیدند.
- ورزش منظم باعث تنظیم حرکات روده، کاهش استرس و بهبود خلقوخو میشود.
- نکته: ورزش سنگین یا ناگهانی ممکن است در برخی افراد علائم را موقتاً بدتر کند.
- بهبود کیفیت خواب
- ۷–۹ ساعت خواب باکیفیت در شب داشته باشید.
- ساعت خواب و بیداری ثابت نگه دارید.
- از صفحه نمایش (موبایل، لپتاپ) حداقل ۱ ساعت قبل از خواب دوری کنید.
- خواب ناکافی یا نامنظم مستقیماً علائم IBS را تشدید میکند.
- اجتناب از محرکهای رایج
- سیگار را ترک کنید (سیگار کشیدن علائم IBS را بدتر میکند).
- مصرف الکل را به حداقل برسانید یا قطع کنید.
- مصرف نوشیدنیهای کافئیندار (قهوه، چای سیاه، انرژیزا) را محدود کنید.
- از جویدن آدامس و مصرف آبنباتهای بدون قند (حاوی الکل قندی) پرهیز کنید.
- مدیریت وزن در محدوده سالم
- اضافه وزن (بهخصوص چربی شکمی) با تشدید علائم IBS مرتبط است.
- کاهش وزن تدریجی و سالم (در صورت نیاز) میتواند فشار روی روده را کم کند و علائم را بهبود دهد.
- ایجاد روتین روزانه آرامشبخش
- زمان مشخصی برای استراحت، تفریح و فعالیتهای لذتبخش در نظر بگیرید.
- از تکنیکهای ساده آرامسازی (تنفس عمیق، مدیتیشن کوتاه، گوش دادن به موسیقی) در طول روز استفاده کنید.
- تماس با طبیعت (پیادهروی در پارک، باغبانی) تأثیر مثبتی دارد.
چه زمانی باید به پزشک مراجعه کرد؟
در بیشتر موارد، سندروم روده تحریک پذیر یک اختلال عملکردی است که با تغییرات رژیم غذایی، مدیریت استرس و گاهی داروهای علامتی قابل کنترل است و نیازی به بررسیهای فوری ندارد. اما اگر علائم هشداردهنده وجود داشته باشد، حتماً باید هرچه سریعتر به پزشک (ترجیحاً متخصص گوارش) مراجعه کنید تا بیماریهای جدیتر مانند بیماری التهابی روده (IBD)، سلیاک، عفونتهای مزمن یا حتی سرطان روده رد شود.
علائم هشداردهنده که نیاز به مراجعه فوری دارند:
- شروع علائم بعد از سن ۵۰ سالگی (بهویژه اگر قبلاً علائم نداشتید)
- کاهش وزن ناخواسته و قابل توجه (بدون رژیم یا تغییر سبک زندگی)
- خونریزی از مقعد (خون قرمز روشن در مدفوع، مدفوع سیاه یا قیری، خون روی دستمال توالت)
- کمخونی (آنمی) بهخصوص کمخونی فقر آهن (احساس خستگی شدید، رنگپریدگی، سرگیجه)
- اسهال شبانه (بیدار شدن از خواب به دلیل اسهال یا درد)
- درد شدید شکمی که با دفع مدفوع یا گاز بهتر نمیشود یا شبها شما را بیدار میکند
- استفراغ بیدلیل یا مشکل در بلع
- تب مداوم یا تب شبانه، لرز یا علائم عفونی
- توده قابل لمس در شکم یا غدد لنفاوی بزرگشده
- سابقه خانوادگی قوی سرطان روده بزرگ، بیماری التهابی روده (IBD) یا سلیاک
موارد دیگر که بهتر است به پزشک مراجعه کنید:
- علائم بیش از ۶-۸ هفته ادامه داشته و با تغییرات ساده (رژیم، استرس) بهبود نیافته باشد
- علائم شدید است و کیفیت زندگی را به شدت مختل کرده (مثلاً ترس از خروج از خانه، غیبت مکرر از کار/مدرسه)
- تغییر ناگهانی در الگوی علائم (مثلاً اسهال شدید جدید یا یبوست طولانی)
- اگر خوددرمانی (مثل رژیم کم FODMAP طولانی بدون نظارت) باعث کمبود مواد مغذی یا بدتر شدن حال شده
نکته مهم: IBS معمولاً بدون علائم هشداردهنده تشخیص داده میشود و نیازی به آزمایشهای گسترده ندارد. اما اگر هر یک از موارد بالا را دارید، پزشک احتمالاً آزمایش خون، مدفوع (مثل کالپروتکتین)، کولونوسکوپی یا سایر بررسیها را توصیه میکند تا علت دقیق مشخص شود.


Leave Your Comment