سرطان پروستات: علائم و درمان
- 2026-02-02
- 0 Likes
- 0 Comments
سرطان پروستات چیست؟
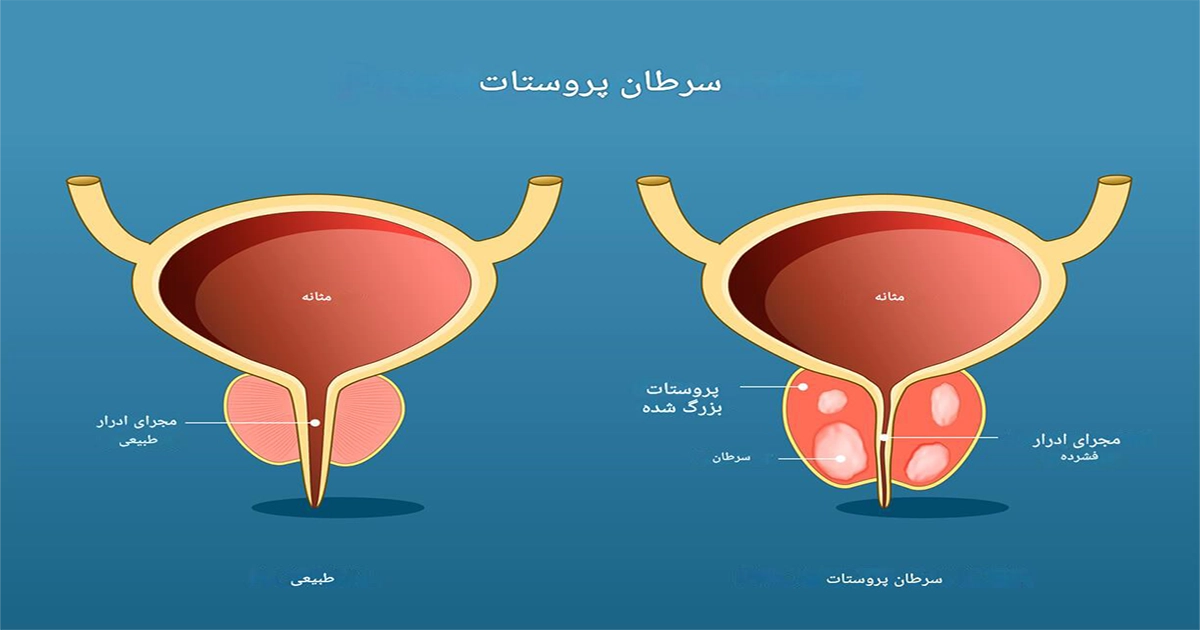
سرطان پروستات نوعی سرطان است که در غده پروستات مردان ایجاد میشود. پروستات غده کوچکی به اندازه گردو است که درست زیر مثانه و جلوی راستروده (رکتوم) قرار دارد و بخشی از دستگاه تناسلی مردانه محسوب میشود. این غده مایعی تولید میکند که بخشی از مایع منی (سمن) را تشکیل میدهد و به تغذیه و حرکت اسپرم کمک میکند.
سرطان پروستات زمانی رخ میدهد که سلولهای غده پروستات بهطور غیرطبیعی و خارج از کنترل شروع به رشد و تکثیر میکنند. این سلولهای غیرطبیعی میتوانند تودهای (تومور) تشکیل دهند.
ویژگیهای مهم سرطان پروستات:
- بیشتر موارد آن بهآرامی رشد میکنند و سالها ممکن است محدود به داخل غده پروستات بمانند (رشد آهسته و کمخطر).
- در برخی موارد نادر، نوع تهاجمیتر و سریعتری دارد که میتواند به خارج از پروستات گسترش یابد (متاستاز) و به استخوانها، غدد لنفاوی یا سایر اندامها برسد.
- شایعترین نوع آن آدنوکارسینوما است که از سلولهای غدهای پروستات (سلولهایی که مایع پروستات تولید میکنند) شروع میشود.
- این سرطان شایعترین سرطان در میان مردان در بسیاری از کشورها (از جمله دومین سرطان شایع مردان در جهان پس از سرطان ریه در برخی آمارها) است.
در مراحل اولیه اغلب بدون علامت است و بسیاری از مردان تا سالها متوجه آن نمیشوند. به همین دلیل غربالگری (مثل آزمایش PSA و معاینه) در سنین میانسالی و بالاتر اهمیت زیادی دارد.
آناتومی و عملکرد غده پروستات
غده پروستات (Prostate Gland) یکی از اجزای مهم سیستم تولیدمثل مردانه است. این غده کوچک، محکم و تا حدودی عضلانی-غدهای، نقش کلیدی در باروری دارد.
موقعیت و شکل آناتومیک پروستات
- موقعیت: درست زیر مثانه (بلافاصله زیر گردن مثانه) و جلوی راستروده (رکتوم) قرار دارد.
- مجرای ادرار (Urethra) از وسط پروستات عبور میکند (بخش پروستاتی مجرای ادرار).
- اندازه تقریبی در مردان جوان: شبیه گردو یا توپ پینگپنگ (حدود ۲۰–۳۰ گرم، ۳–۴ سانتیمتر عرض).
- با افزایش سن (بهخصوص بعد از ۴۰ سالگی) اغلب بزرگتر میشود.
پروستات توسط یک کپسول فیبرو-عضلانی احاطه شده و از بافت غدهای (برای تولید مایع) و بافت ماهیچهای و همبند (برای انقباض در انزال) تشکیل شده است.
تقسیمبندی آناتومیک پروستات
پروستات معمولاً به چند بخش تقسیم میشود:
- لوبهای جانبی (Lateral Lobes): دو لوب اصلی در دو طرف.
- لوب میانی (Median Lobe یا Middle Lobe): گاهی باعث انسداد مجرای ادرار میشود.
- لوب خلفی (Posterior Lobe): بخش پشتی که اغلب در سرطان پروستات درگیر میشود.
- لوب قدامی (Anterior Lobe): بخش جلویی، عمدتاً فیبرو-عضلانی.
- قاعده (Base): بخش بالایی نزدیک مثانه.
- رأس (Apex): بخش پایینی نزدیک اسفنکتر خارجی ادرار.
عملکرد اصلی غده پروستات
پروستات یک غده برونریز (Exocrine) است و مایعی به نام مایع پروستاتی (Prostatic Fluid) تولید میکند که حدود ۲۰–۳۰٪ حجم کل مایع منی (Semen) را تشکیل میدهد.
ویژگیها و نقشهای این مایع:
- قلیایی است، خنثیکننده محیط اسیدی واژن برای حفاظت از اسپرم.
- حاوی آنزیمها (مثل PSA، اسید فسفاتاز پروستاتی)، روی (Zinc)، اسید سیتریک و پروتئینها.
- اسپرم را تغذیه، حفاظت و حرکتپذیر میکند.
- به رقیق شدن منی کمک میکند تا اسپرم راحتتر حرکت کند.
- عضلات صاف پروستات در زمان انزال منقبض میشوند و مایع را به داخل مجرای ادرار هل میدهند (عملکرد مکانیکی مثل سوئیچ بین ادرار و انزال).
بدون پروستات، باروری ممکن است کاهش یابد اما حیات فرد به خطر نمیافتد.
انواع سرطان پروستات (آدنوکارسینوما و انواع نادر)
سرطان پروستات عمدتاً از سلولهای غدهای (glandular) پروستات شروع میشود. بیش از ۹۵٪ موارد سرطان پروستات از نوع آدنوکارسینوما هستند. انواع دیگر بسیار نادرند و اغلب رفتار تهاجمیتری دارند.
آدنوکارسینوما (Adenocarcinoma) – نوع اصلی و شایع
این سرطان از سلولهای غدهای پروستات (سلولهایی که مایع پروستات تولید میکنند) منشأ میگیرد و تقریباً تمام موارد تشخیصدادهشده را شامل میشود.
دو زیرنوع اصلی دارد:
- آدنوکارسینومای آسینار (Acinar Adenocarcinoma)
شایعترین زیرنوع (بیش از ۹۰–۹۵٪ کل سرطانهای پروستات).
معمولاً بهآرامی رشد میکند، اغلب در مراحل اولیه بدون علامت است و با افزایش PSA همراه است.
این همان نوع “سرطان پروستات معمولی” است که در غربالگریها و بیوپسیها دیده میشود. - آدنوکارسینومای داکتال یا مجرایی (Ductal Adenocarcinoma)
نادرتر (حدود ۳–۵٪ موارد آدنوکارسینوما).
از سلولهای پوشاننده مجاری پروستات شروع میشود.
معمولاً تهاجمیتر است، سریعتر گسترش مییابد و ممکن است PSA را کمتر افزایش دهد (تشخیص سختتر). اغلب با نوع آسینار مخلوط است.
انواع نادر سرطان پروستات (کمتر از ۵٪ کل موارد)
این انواع از سلولهای غیرغدهای یا با رفتار متفاوت شروع میشوند و اغلب پرخطر، سریعالرشد و مقاوم به درمانهای استاندارد هستند.
- سرطان سلول کوچک (Small Cell Carcinoma)
کمتر از ۱٪ موارد.
نوعی تومور نورواندوکرین (neuroendocrine).
بسیار تهاجمی، سریع متاستاز میدهد (بهخصوص به کبد، استخوان و مغز) و اغلب در تشخیص پیشرفته است.
معمولاً PSA طبیعی یا پایین دارد و به درمان هورمونی پاسخ ضعیفی میدهد. - تومورهای نورواندوکرین دیگر (Other Neuroendocrine Tumors)
شامل کارسینوم سلول بزرگ (Large Cell Neuroendocrine Carcinoma) و انواع مشابه.
بسیار نادر، رفتار تهاجمی شبیه سلول کوچک. - کارسینوم سلول سنگفرشی (Squamous Cell Carcinoma)
کمتر از ۱٪ موارد.
از سلولهای سنگفرشی (flat cells) پوششدهنده پروستات یا مجاری شروع میشود.
بسیار تهاجمی و اغلب با گسترش سریع همراه است. - کارسینوم سلول انتقالی (Transitional Cell Carcinoma / Urothelial Carcinoma)
نادر (حدود ۱–۲٪).
اغلب از مثانه یا مجرای ادرار به پروستات گسترش مییابد (نه منشأ اولیه پروستات).
رفتار شبیه سرطان مثانه. - سارکومها (Sarcomas)
بسیار بسیار نادر (کمتر از ۰.۱٪).
از بافتهای همبند یا عضلانی پروستات شروع میشوند (نه سلولهای غدهای).
در سنین جوانتر دیده میشوند و بسیار تهاجمیاند. - انواع بسیار نادر دیگر (مانند mucinous adenocarcinoma، signet ring cell، pleomorphic giant cell، adenoid cystic / basal cell و غیره)
اینها زیرگروههای خاص آدنوکارسینوما یا انواع مستقل هستند که شیوعشان بسیار کم است.
آمار و شیوع سرطان پروستات در ایران و جهان
سرطان پروستات یکی از شایعترین سرطانها در مردان است و آمار آن در سطح جهانی و ایران نشاندهنده روند افزایشی است (به دلیل پیری جمعیت، بهبود تشخیص و عوامل سبک زندگی).
آمار جهانی (بر اساس GLOBOCAN 2022 و بهروزرسانیهای اخیر ۲۰۲۴–۲۰۲۵)
- تعداد موارد جدید سالانه: حدود ۱٫۴۷ میلیون مورد جدید در جهان (رتبه چهارم شایعترین سرطان کلی و دومین سرطان شایع در مردان).
- میزان بروز استاندارد سنی (ASR): حدود ۲۹٫۴ مورد به ازای هر ۱۰۰٬۰۰۰ مرد.
- تعداد مرگها: حدود ۳۹۷٬۰۰۰ مرگ در سال (رتبه هشتم علت مرگ ناشی از سرطان).
- میزان مرگ استاندارد سنی: حدود ۷٫۳ به ازای هر ۱۰۰٬۰۰۰ مرد.
- پیشبینی آینده: تا سال ۲۰۴۰، موارد جدید ممکن است به ۲٫۴ میلیون و مرگها به ۷۱۲٬۰۰۰ برسد (عمدتاً به دلیل پیری جمعیت و رشد جمعیتی).
- تفاوتهای جغرافیایی: بیشترین بروز در استرالیا/نیوزیلند، آمریکای شمالی، اروپای شمالی و آمریکای لاتین/کارائیب (بالاتر از ۸۰ در ۱۰۰٬۰۰۰)؛ کمترین در جنوب آسیای مرکزی و آفریقای زیر صحرا. مرگومیر بالاتر در آفریقای زیر صحرا و آمریکای لاتین/کارائیب است.
- روند اخیر: در بسیاری از کشورهای با درآمد بالا، بروز افزایش یافته (بهخصوص موارد پیشرفته)، اما مرگومیر در برخی مناطق کاهش یافته است. در کشورهای در حال توسعه، هر دو بروز و مرگ در حال افزایش است.
آمار در ایران (بر اساس گزارشهای وزارت بهداشت، ثبت سرطان ایران و مطالعات اخیر تا ۱۴۰۳–۱۴۰۴)
- تعداد موارد جدید سالانه: تخمینها متفاوت است؛ حدود ۸٬۰۰۰ تا ۱۲٬۰۰۰ مورد جدید در سال (در برخی گزارشها حدود ۹٬۷۹۳ مورد بر اساس GLOBOCAN 2022؛ در گزارشهای داخلی ۱۴۰۳–۱۴۰۴ حدود ۶٬۰۰۰ تا ۱۲٬۰۰۰ مورد ذکر شده).
- رتبه: دومین یا سومین سرطان شایع در مردان ایرانی (پس از معده یا ریه در برخی آمار؛ در مردان رتبه دوم شایعترین سرطانها).
- میزان بروز استاندارد سنی: حدود ۱۵–۳۰ مورد به ازای هر ۱۰۰٬۰۰۰ مرد (کمتر از کشورهای غربی، اما در حال افزایش سریع؛ در برخی استانها مانند بوشهر بالاتر از ۴۰).
- روند: افزایش ۲٫۵ تا ۳ برابری در ۲۰–۲۵ سال اخیر؛ از حدود ۴–۹ در ۱۰۰٬۰۰۰ در دهههای قبل به سطوح بالاتر رسیده است.
- علت افزایش: پیری جمعیت، افزایش امید به زندگی، بهبود تشخیص (آزمایش PSA بیشتر)، سبک زندگی شهری (تغذیه پرچرب، کمتحرکی) و عوامل محیطی.
- تفاوتهای استانی: بیشترین بروز در استانهایی مانند مازندران، اصفهان، تهران و بوشهر؛ کمترین در سیستان و بلوچستان.
- مرگومیر: حدود ۳٬۰۰۰–۵٬۰۰۰ مرگ سالانه (در برخی آمار رتبه سوم مرگ ناشی از سرطان در مردان پس از معده و ریه).
عوامل خطر و علل ابتلا به سرطان پروستات
علت دقیق سرطان پروستات هنوز کاملاً شناختهشده نیست، اما مانند بسیاری از سرطانها، نتیجه تغییرات (جهشها) در DNA سلولهای غده پروستات است که باعث رشد غیرکنترلشده میشود. این تغییرات میتواند تحت تأثیر ترکیبی از عوامل ژنتیکی، محیطی و سبک زندگی رخ دهد. هیچ عامل واحدی به تنهایی باعث سرطان نمیشود، اما برخی عوامل خطر قوی و ثابتشده وجود دارند.
عوامل خطر ثابتشده و قوی (غیرقابل تغییر یا بسیار تأثیرگذار)
این عوامل بیشترین شواهد علمی را دارند و خطر را بهطور قابلتوجهی افزایش میدهند:
- سن بالا
قویترین عامل خطر شناختهشده.
سرطان پروستات در مردان زیر ۴۰ سال بسیار نادر است.
خطر پس از ۵۰ سالگی بهسرعت افزایش مییابد و بیش از ۶۰٪ موارد در مردان بالای ۶۵ سال تشخیص داده میشود.
میانگین سن تشخیص حدود ۶۷ سال است. - سابقه خانوادگی و ژنتیکی
اگر پدر، برادر یا پسرعمو مبتلا به سرطان پروستات باشد، خطر ۲ تا ۳ برابر افزایش مییابد.
اگر بیش از یک خویشاوند درجه اول مبتلا باشد یا بیماری در سنین پایینتر شروع شده باشد، خطر بیشتر است.
حدود ۵–۱۰٪ موارد به جهشهای ارثی (مانند BRCA1/BRCA2، HOXB13) مربوط میشود. - نژاد و قومیت
مردان سیاهپوست (بهخصوص آفریقایی-آمریکایی) بیشترین خطر را دارند: حدود ۱٫۷ برابر بیشتر تشخیص و ۲ برابر بیشتر مرگ نسبت به مردان سفیدپوست.
در مردان آسیایی (از جمله ایرانیان) خطر کمتر است، اما در حال افزایش است.
عوامل خطر احتمالی یا متوسط (قابل تغییر یا تحت تأثیر سبک زندگی)
این عوامل شواهد کمتری دارند اما در مطالعات متعدد مرتبط شناخته شدهاند و میتوان با تغییر سبک زندگی خطر را کاهش داد:
- چاقی و اضافه وزن
چاقی (BMI بالای ۳۰) با خطر بیشتر ابتلا به نوع تهاجمی و مرگبار سرطان پروستات مرتبط است.
چربی اضافی (بهخصوص چربی شکمی) باعث التهاب مزمن، مقاومت به انسولین و تغییرات هورمونی میشود. - رژیم غذایی
مصرف زیاد گوشت قرمز، گوشتهای فرآوریشده، چربیهای اشباع و رژیم پرچرب غربی خطر را افزایش میدهد.
رژیم غذایی غنی از سبزیجات، میوهها (بهخصوص گوجهفرنگی حاوی لیکوپن)، ماهی (امگا-۳) و آجیل ممکن است خطر را کاهش دهد. - کمتحرکی و عدم فعالیت بدنی
سبک زندگی کمتحرک خطر را افزایش میدهد؛ ورزش منظم میتواند محافظتکننده باشد. - عوامل هورمونی
سطوح بالای آندروژنها (هورمونهای مردانه مانند تستوسترون) ممکن است نقش داشته باشد، اما رابطه پیچیده است. - عوامل محیطی و نوظهور
قرار گرفتن در معرض برخی مواد شیمیایی، آلودگی هوا (مطالعات اخیر نشاندهنده ارتباط احتمالی)، عفونتهای مزمن پروستات یا التهاب طولانیمدت.
مصرف دخانیات و الکل نیز در برخی مطالعات مرتبط بوده، اما شواهد قوی نیست.
علائم و نشانههای سرطان پروستات (در مراحل اولیه و پیشرفته)
سرطان پروستات اغلب رشد آهسته دارد و در مراحل اولیه (محدود به داخل غده پروستات) معمولاً هیچ علامت یا نشانهای ایجاد نمیکند. به همین دلیل بسیاری از موارد از طریق غربالگری (آزمایش PSA یا معاینه) کشف میشوند، نه به دلیل علائم.
وقتی علائمی ظاهر میشود، اغلب به دلیل فشار تومور بر مجرای ادرار یا مثانه است و ممکن است با علائم بزرگی خوشخیم پروستات (BPH) یا عفونت ادراری اشتباه گرفته شود.
علائم و نشانههای سرطان پروستات در مراحل اولیه (محدود به پروستات – Stages I-II)
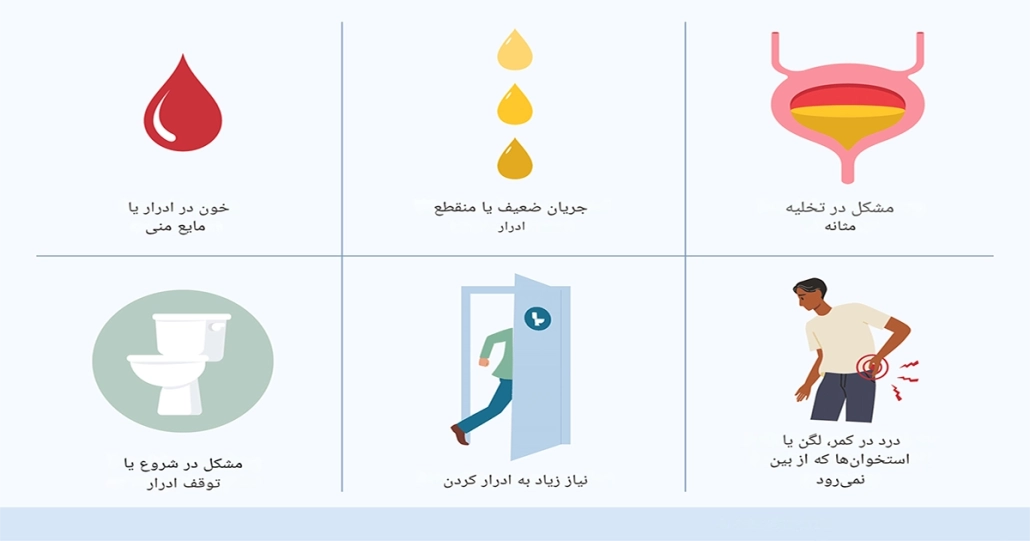
در این مراحل علائم خفیف یا گاهبهگاه هستند و اغلب خفیفاند:
- تکرر ادرار (بهخصوص شبها)
- احساس نیاز فوری و شدید به ادرار کردن
- مشکل در شروع ادرار یا قطع و وصل شدن جریان ادرار
- جریان ادرار ضعیف، نازک یا آهسته
- احساس تخلیه ناقص مثانه (احساس باقی ماندن ادرار پس از ادرار کردن)
- سوزش یا درد خفیف هنگام ادرار کردن
- خون در ادرار (هماچوری – ممکن است ادرار صورتی یا قرمز شود) یا خون در مایع منی (هماتوسپرمی)
- اختلال نعوظ یا مشکل در حفظ نعوظ (کمتر شایع در مراحل اولیه)
- درد یا ناراحتی خفیف در ناحیه لگن یا پایین شکم
علائم و نشانههای سرطان پروستات پیشرفته (مراحل III-IV یا متاستاتیک)
وقتی سرطان به خارج از پروستات گسترش یابد (به بافتهای اطراف، غدد لنفاوی، استخوانها یا اندامهای دورتر)، علائم شدیدتر و سیستمیک میشوند:
- درد مداوم در کمر، لگن، رانها، باسن یا ستون فقرات (به دلیل متاستاز به استخوان – شایعترین محل متاستاز)
- تورم پاها یا مچ پا (ادم) به دلیل انسداد غدد لنفاوی
- کاهش وزن بدون دلیل و خستگی شدید (fatigue)
- ضعف عمومی، کمخونی یا احساس سرگیجه
- مشکلات شدید ادراری مانند بیاختیاری ادرار، احتباس ادرار (ناتوانی در دفع ادرار) یا درد شدید هنگام ادرار
- درد استخوانی که با استراحت بهتر نمیشود (شایع در متاستاز استخوانی)
- تنگی نفس یا علائم دیگر اگر به ریهها گسترش یابد (نادرتر)
تفاوت علائم سرطان پروستات با بزرگی خوشخیم پروستات (BPH)
بزرگی خوشخیم پروستات (BPH یا هیپرپلازی خوشخیم پروستات) یک وضعیت غیرسرطانی و بسیار شایع در مردان بالای ۵۰ سال است که باعث بزرگ شدن غده پروستات (عمدتاً در ناحیه مرکزی) و فشار بر مجرای ادرار میشود. این بیماری خطر ابتلا به سرطان پروستات را افزایش نمیدهد.
سرطان پروستات اغلب در مراحل اولیه بدون علامت است و وقتی علائم ظاهر میشود، معمولاً به دلیل پیشرفت بیماری (خارج از پروستات یا متاستاز) است. علائم ادراری در سرطان پروستات کمتر شایعاند و اغلب با BPH اشتباه گرفته میشوند.
علائم مشترک (که در هر دو بیماری ممکن است دیده شود)
این علائم بیشتر به فشار بر مجرای ادرار مربوط میشوند و در BPH شایعتر و زودتر ظاهر میشوند:
- تکرر ادرار (بهخصوص شبها)
- فوریت ادراری (نیاز ناگهانی و شدید به ادرار)
- جریان ادرار ضعیف، نازک، منقطع یا آهسته
- مشکل در شروع ادرار یا نیاز به زور زدن
- احساس تخلیه ناقص مثانه
- چکه کردن ادرار پس از ادرار کردن
- سوزش یا درد خفیف هنگام ادرار (کمتر شایع)
تفاوتهای کلیدی در علائم
| ویژگی | بزرگی خوشخیم پروستات (BPH) | سرطان پروستات |
|---|---|---|
| زمان ظاهر شدن علائم | معمولاً تدریجی و با افزایش سن؛ علائم ادراری اصلی هستند | اغلب بدون علامت در مراحل اولیه؛ علائم ادراری نادر و دیررس |
| علائم ادراری غالب | بله، تقریباً همیشه (شایعترین علت علائم ادراری تحتانی در مردان مسن) | خیر، اغلب علائم ادراری خفیف یا ناشی از انسداد ثانویه |
| خون در ادرار (هماچوری) یا منی (هماتوسپرمی) | نادر، مگر در موارد شدید یا عفونت همراه | شایعتر در مراحل پیشرفته یا تهاجمی |
| درد استخوانی یا کمر/لگن/ران | خیر | بله، شایعترین نشانه متاستاز استخوانی (پیشرفته) |
| درد یا ناراحتی در لگن/پشت/باسن | معمولاً خیر (مگر عفونت یا سنگ مثانه) | بله، درد مداوم و مقاوم به درمان |
| کاهش وزن، خستگی شدید یا کمخونی | خیر | بله، در مراحل پیشرفته (سیستمیک) |
| بیاختیاری مدفوع (کمتر شایع) | خیر | ممکن است در موارد پیشرفته (به دلیل درگیری عصبی) |
| اختلال نعوظ یا انزال دردناک | ممکن است در موارد شدید BPH | ممکن است، اما بیشتر در سرطان پیشرفته یا پس از درمان |
روشهای تشخیص سرطان پروستات
تشخیص سرطان پروستات معمولاً ترکیبی از غربالگری، معاینه بالینی، تصویربرداری و بیوپسی است. هدف اصلی تشخیص زودهنگام سرطانهای بالینی مهم است، در حالی که از تشخیص بیش از حد سرطانهای کمخطر جلوگیری شود. روش های تشخیص به شرح زیر است:
1. غربالگری و تشخیص اولیه
- آزمایش خون PSA (Prostate-Specific Antigen)
اولین و اصلیترین ابزار غربالگری.
PSA پروتئینی است که توسط غده پروستات تولید میشود؛ افزایش آن میتواند نشانه سرطان، بزرگی خوشخیم (BPH)، التهاب یا عفونت باشد.
مقادیر مرجع: معمولاً بالای ۴ ng/mL مشکوک است، اما PSA density (PSA تقسیم بر حجم پروستات) و سرعت افزایش PSA (PSA velocity) نیز مهماند.
در مردان ۵۰–۶۹ سال (یا زودتر با عوامل خطر) توصیه میشود، اما تصمیمگیری مشترک با پزشک ضروری است (به دلیل خطر overdiagnosis). - معاینه انگشتی رکتال (Digital Rectal Examination – DRE)
پزشک با انگشت از راه راستروده پروستات را لمس میکند تا گره، سفتی غیرطبیعی یا نامنظمی را بررسی کند.
در راهنماهای جدید (EAU 2025) نقش DRE مکمل PSA است و بهتنهایی کافی نیست، اما در موارد مشکوک یا برای ارزیابی حجم پروستات مفید است.
2. تصویربرداری پیشرفته (قبل از بیوپسی)
- MRI چندپارامتریک (Multiparametric MRI – mpMRI)
استاندارد طلایی فعلی برای تشخیص دقیق.
از ترکیب تصاویر T2-weighted، diffusion-weighted و dynamic contrast-enhanced استفاده میشود.
سیستم امتیازدهی PI-RADS (Prostate Imaging Reporting and Data System) از ۱ تا ۵: - PI-RADS ۱–۲: احتمال کم، اغلب بیوپسی لازم نیست.
- PI-RADS ۳: خاکستری، بسته به PSA density و عوامل دیگر.
- PI-RADS ۴–۵: احتمال بالا، بیوپسی هدفمند توصیه میشود.
mpMRI میتواند بیوپسیهای غیرضروری را تا ۲۵–۳۰٪ کاهش دهد و تشخیص سرطانهای مهم را افزایش دهد.
در برخی مراکز از bi-parametric MRI (bpMRI) بدون ماده کنتراست (سریعتر و ارزانتر) استفاده میشود که دقت مشابهی دارد (مطالعات PRIME 2025).
3. بیوپسی پروستات (روش قطعی تشخیص)
- بیوپسی هدفمند (Targeted Biopsy) + سیستماتیک
استاندارد فعلی (EAU/AUA 2025): اگر mpMRI مثبت (PI-RADS ≥۳–۴) باشد، بیوپسی هدفمند (fusion biopsy: ترکیب MRI با سونوگرافی زنده) + نمونهبرداری سیستماتیک (معمولاً ۱۰–۱۲ نمونه) انجام میشود.
این روش دقت تشخیص سرطانهای مهم را افزایش و تشخیص کمخطر را کاهش میدهد. - بیوپسی ترانسرکتال (TRUS-guided): روش سنتی، اما کمتر دقیق.
- بیوپسی ترانسپرینئال (Transperineal): ایمنتر (کمتر عفونت)، دقیقتر و در حال گسترش.
- بیوپسی در موارد خاص: تکرار بیوپسی اگر اولیه منفی اما شک بالینی بالا باشد (با MRI یا biomarkers اضافی).
4. روشهای تشخیصی پیشرفته و staging (برای موارد مشکوک یا تأییدشده)
- PSMA PET/CT (Prostate-Specific Membrane Antigen Positron Emission Tomography):
برای staging دقیق در موارد متوسط تا پرخطر، تشخیص recurrence (بازگشت بیماری) یا متاستاز.
بسیار حساس برای تشخیص متاستازهای کوچک (بهخصوص استخوانی و غدد لنفاوی). - سونوگرافی ترانسرکتال (TRUS): بیشتر برای هدایت بیوپسی و اندازهگیری حجم پروستات.
- بیومارکرهای ادراری یا خونی جدید (تحقیقاتی، در حال ورود به بالین ۲۰۲۵–۲۰۲۶):
مانند پنل RNA ادراری (TTC3, H4C5, EPCAM) یا تستهای ژنتیکی برای کاهش بیوپسیهای غیرضروری.
آزمایش PSA چیست و چگونه تفسیر میشود؟
آزمایش PSA (Prostate-Specific Antigen) یا آنتیژن اختصاصی پروستات یک آزمایش خون ساده است که مقدار پروتئین PSA را در خون اندازهگیری میکند. این پروتئین عمدتاً توسط سلولهای غده پروستات تولید میشود و نقش آن در رقیق کردن مایع منی و کمک به حرکت اسپرم است. مقدار کمی از PSA بهطور طبیعی وارد خون میشود، اما در شرایط غیرطبیعی (مانند سرطان، التهاب یا بزرگی پروستات) این مقدار افزایش مییابد.
انواع PSA که اندازهگیری میشود
- PSA کل (Total PSA): مجموع PSA آزاد + PSA متصل به پروتئینها (رایجترین نوع آزمایش).
- PSA آزاد (Free PSA): بخشی که به پروتئین متصل نیست (برای تمایز خوشخیم/بدخیم مفید است).
- گاهی PSA density (PSA تقسیم بر حجم پروستات از سونوگرافی یا MRI) یا سرعت افزایش PSA (PSA velocity) هم محاسبه میشود.
نحوه انجام آزمایش
- آزمایش خون ساده از ورید بازو (بدون نیاز به ناشتا بودن معمولاً).
- عوامل تداخلی: قبل از آزمایش از فعالیتهایی که PSA را موقتاً بالا میبرند اجتناب کنید (مانند انزال، دوچرخهسواری طولانی، معاینه رکتال، عفونت ادراری یا پروستاتیت اخیر – حداقل ۴۸ ساعت قبل).
تفسیر نتایج PSA
PSAمطلق نیست و باید با سن، حجم پروستات، سابقه خانوادگی و عوامل دیگر تفسیر شود. هیچ عدد “طبیعی مطلق” وجود ندارد، اما راهنمای کلی:
مراحل (استاژ) سرطان پروستات (Stage 1 تا 4)
استاژینگ (staging) سرطان پروستات نشاندهنده میزان گسترش سرطان است و برای انتخاب بهترین درمان و پیشبینی روند بیماری حیاتی است. سیستم استاندارد AJCC 8th edition (2018) است که شامل سه بخش اصلی میشود:
- T (Tumor): اندازه و گسترش تومور داخل و خارج پروستات (بر اساس معاینه انگشتی DRE + MRI/تصویربرداری).
- N (Node): درگیری غدد لنفاوی مجاور (N0 = بدون درگیری، N1 = درگیری).
- M (Metastasis): متاستاز دور (M0 = بدون، M1 = وجود متاستاز به استخوان، غدد لنفاوی دور یا سایر اندامها).
این اطلاعات با سطح PSA و Grade Group (گروه درجهبندی ۱ تا ۵) ترکیب شده و به گروههای استاژ پیشبینیکننده (Prognostic Stage Groups) تبدیل میشود که از Stage I تا IV (با زیرگروهها) تقسیمبندی میشود.
دستهبندی T
- T1: تومور غیرقابل لمس (فقط در بیوپسی پیدا میشود).
- T2: محدود به داخل پروستات (T2a: نیمی از یک لوب یا کمتر؛ T2b: بیش از نیمی از یک لوب؛ T2c: هر دو لوب).
- T3: گسترش خارج از کپسول پروستات (T3a: خارج کپسول؛ T3b: به کیسههای منی).
- T4: invasion به اندامهای مجاور (مثل مثانه، رکتوم، دیواره لگن).
گروههای استاژ (Stage Groups) – AJCC 8th
| استاژ | TNM (اصلی) | PSA | Grade Group (Gleason) | توضیح مختصر |
|---|---|---|---|---|
| Stage I | T1–T2a, N0, M0 | <۱۰ | ۱ (≤۶) | خیلی محدود، کمخطر، اغلب بدون علامت |
| Stage II | T1–T2, N0, M0 | <۲۰ | ۱–۴ | هنوز محدود به پروستات (IIA: کمخطر؛ IIB/IIC: متوسط) |
| Stage III | T1–T4, N0, M0 | هر مقدار | ۱–۵ | محلی پیشرفته (خارج پروستات یا Grade بالا) – IIIA/B/C |
| Stage IV | هر T, N1 یا M1 | هر مقدار | هر مقدار | متاستاتیک (IV A: غدد لنفاوی؛ IV B: استخوان/دور) |
توضیح هر مرحله بهطور ساده
- Stage I (۱): سرطان خیلی کوچک و محدود به پروستات، Grade پایین، PSA کم → شانس درمان کامل بالا (اغلب با نظارت فعال یا جراحی).
- Stage II (۲): هنوز داخل پروستات اما بزرگتر یا Grade بالاتر → درمان قطعی (جراحی، پرتودرمانی) بسیار مؤثر.
- Stage III (۳): گسترش به خارج پروستات یا کیسههای منی، اما بدون متاستاز دور → درمان ترکیبی (هورموندرمانی + پرتودرمانی).
- Stage IV (۴): متاستاز به غدد لنفاوی دور یا استخوان/اندامهای دیگر → درمان کنترلکننده (هورموندرمانی، شیمی، درمانهای جدید) – قابل کنترل اما نه همیشه curative.
درجهبندی گلئاسون (Gleason Score) و اهمیت آن
درجهبندی گلئاسون یکی از مهمترین ابزارهای پاتولوژی برای ارزیابی تهاجمی بودن سرطان پروستات است. این سیستم توسط دکتر دونالد گلئاسون در دهه ۱۹۶۰ توسعه یافت و هنوز (در سال ۲۰۲۵–۲۰۲۶) پایه اصلی درجهبندی سرطان پروستات در جهان است.
نحوه محاسبه Gleason Score
پاتولوژیست بافت بیوپسی پروستات را زیر میکروسکوپ بررسی میکند و الگوهای رشد سلولهای سرطانی را از درجه ۱ (شبیهترین به سلول طبیعی) تا درجه ۵ (بسیار غیرطبیعی و تهاجمی) درجهبندی میکند.
- دو الگوی شایعترین (dominant) و دومین شایعترین (secondary) شناسایی میشوند.
- امتیاز نهایی = جمع دو الگو (نه میانگین).
- مثال: اگر الگوی اصلی درجه ۳ و الگوی دوم درجه ۴ باشد → Gleason Score = ۳ + ۴ = ۷ (نوشته میشود: Gleason 7 (3+4)).
نکته مهم: امروزه امتیازهای پایینتر از ۶ (مانند ۲–۵) تقریباً استفاده نمیشوند، بنابراین Gleason Score واقعی از ۶ تا ۱۰ است.
گروههای درجهبندی ISUP / Grade Group (سیستم جدیدتر و سادهتر – از ۲۰۱۴/۲۰۱۵)
برای سادهسازی و دقت بیشتر پیشبینی، International Society of Urological Pathology (ISUP) سیستم Grade Group را معرفی کرد که اکنون در کنار Gleason Score گزارش میشود (و گاهی جایگزین آن شده است):
| Grade Group | Gleason Score | توضیح درجهبندی و ریسک | رفتار سرطان |
|---|---|---|---|
| Grade Group 1 | ≤۶ (معمولاً ۳+۳=۶) | کمخطر (low-grade) | رشد بسیار آهسته، اغلب نیاز به درمان ندارد |
| Grade Group 2 | ۳+۴=۷ | متوسط (favorable intermediate) | متوسط، اما اغلب قابل کنترل خوب |
| Grade Group 3 | ۴+۳=۷ | متوسط (unfavorable intermediate) | متوسط تا نسبتاً تهاجمی |
| Grade Group 4 | ۸ (مانند ۴+۴ یا ۳+۵) | بالا (high-grade) | تهاجمی، خطر گسترش بیشتر |
| Grade Group 5 | ۹–۱۰ (مانند ۴+۵، ۵+۴، ۵+۵) | بسیار بالا (very high-grade) | بسیار تهاجمی، خطر متاستاز بالا |
- تفاوت کلیدی در Gleason ۷: ۳+۴=۷ (Grade Group ۲) بهتر از ۴+۳=۷ (Grade Group ۳) است، چون الگوی غالب (اول) مهمتر است.
اهمیت Gleason Score / Grade Group
- پیشبینی رفتار سرطان: بالاترین عامل پیشبینیکننده (پس از مرحله و PSA) برای اینکه سرطان چقدر سریع رشد میکند، احتمال گسترش (متاستاز) و بازگشت پس از درمان.
- انتخاب درمان:
- Grade Group ۱: اغلب نظارت فعال (Active Surveillance) کافی است.
- Grade Group ۲–۳: جراحی، پرتودرمانی یا ترکیبی.
- Grade Group ۴–۵: درمانهای تهاجمیتر (هورموندرمانی + پرتودرمانی/جراحی، گاهی شیمیدرمانی).
- پیشآگهی (prognosis): مطالعات بلندمدت (تا ۲۵ سال) نشان میدهند Grade Group ۵ خطر مرگ ناشی از سرطان پروستات را تا ۲۰–۳۰٪ در ۱۰–۲۵ سال افزایش میدهد، در حالی که Grade Group ۱–۲ بسیار پایین است.
- ترکیب با عوامل دیگر: Gleason + PSA + مرحله (TNM) ، گروههای خطر NCCN/EAU (Very Low, Low, Intermediate, High, Very High) تعیین میشود.
روشهای درمان سرطان پروستات

درمان سرطان پروستات به مرحله بیماری، گروه خطر، سن، سلامت عمومی و ترجیحات بیمار بستگی دارد. رویکرد درمان ترکیبی و شخصیسازیشده است و اغلب شامل multidisciplinary team (تیم چندرشتهای) میشود.
۱. درمانهای محلی برای سرطان محدود به پروستات (Localized – Stages I-II، اغلب low/intermediate risk)
- انتظاری فعال (Active Surveillance)
استاندارد برای کمخطر (Grade Group 1، PSA <۱۰، T1–T2a) یا برخی موارد متوسط خوشخیم.
شامل نظارت منظم با PSA، mpMRI، بیوپسی تکراری بدون درمان فوری.
هدف: جلوگیری از overtreatment (درمان بیش از حد) سرطانهای آهستهرشد. - جراحی پروستات (Radical Prostatectomy)
برداشتن کامل غده پروستات + اغلب غدد لنفاوی لگنی.
روشهای رایج: رباتیک (Robotic-assisted laparoscopic) یا لاپاروسکوپیک (RALP – دقیقتر، کمتر خونریزی، بهبود سریعتر).
مناسب برای بیماران جوانتر با امید به زندگی طولانی و سرطان متوسط/بالا. - پرتودرمانی (Radiation Therapy)
- خارجی (External Beam RT – EBRT): با تکنیکهای پیشرفته مانند IMRT/VMAT/SBRT (hypofractionated).
- براکیتراپی (Brachytherapy): دانههای رادیواکتیو داخل پروستات (low-dose یا high-dose rate).
اغلب با هورموندرمانی کوتاهمدت ترکیب میشود. - درمانهای focal/minimally invasive (برای موارد انتخابی کمخطر)
HIFU (High-Intensity Focused Ultrasound)، Cryotherapy، Focal Laser Ablation – کمتر عارضه، اما شواهد کمتر قوی.
۲. درمان سرطان محلی پیشرفته (Locally Advanced – Stage III، اغلب high risk)
- ترکیبی: پرتودرمانی طولانیمدت + هورموندرمانی (ADT) ± ARPI (مانند abiraterone، enzalutamide، darolutamide).
- جراحی رادیکال + لنفادنکتومی گسترده + هورموندرمانی کمکی.
- هدف: کنترل محلی و کاهش خطر recurrence.
۳. درمان سرطان متاستاتیک یا مقاوم به هورمون (Metastatic / Advanced – Stage IV)
- هورموندرمانی (Androgen Deprivation Therapy – ADT) پایه اصلی:
- LHRH agonists/antagonists (leuprolide, goserelin, degarelix).
- ترکیب با ARPI (abiraterone + prednisone, enzalutamide, apalutamide, darolutamide) برای hormone-sensitive metastatic (mHSPC) – بهبود بقا قابل توجه.
- برای high-volume: ADT + docetaxel یا ADT + ARPI.
- شیمیدرمانی
Docetaxel (اولین خط برای high-volume mHSPC)، Cabazitaxel (برای mCRPC پس از docetaxel). - درمانهای هدفمند و نوین (۲۰۲۵–۲۰۲۶)
- PSMA-targeted radioligand therapy: 177Lu-PSMA-617 (Pluvicto®) – برای mCRPC PSMA-positive، حتی زودتر (پیش از شیمی).
- PARP inhibitors: Olaparib, rucaparib, niraparib (برای بیماران با جهش BRCA/HRR).
- ایمونوتراپی: Pembrolizumab (برای MSI-high/dMMR نادر).
- درمانهای جدید: Bipolar androgen therapy (BAT)، AKT inhibitors (capivasertib برای PTEN loss)، bispecific antibodies و واکسنها (در trials).
- درمان حمایتی و کنترل عوارض
Bone-protective agents (denosumab, zoledronic acid) برای جلوگیری از شکستگی استخوانی.
Radium-223 برای متاستاز استخوانی symptomatic.
مدیریت درد، بیاختیاری، اختلال نعوظ و کیفیت زندگی.
نکته کلیدی در ایران:
در مراکز تخصصی (مانند بیمارستانهای دانشگاهی تهران، شیراز، مشهد و …) جراحی رباتیک، پرتودرمانی پیشرفته (IMRT/SBRT)، هورموندرمانی و شیمیدرمانی استاندارد در دسترس است. درمانهای نوین مانند PSMA-targeted (Lu-PSMA) در برخی مراکز شروع شده یا در trials است. تصمیمگیری همیشه با مشاوره مشترک (shared decision-making) و بر اساس راهنماهای EAU/NCCN انجام میشود.
عوارض و مشکلات بعد از درمان (بیاختیاری ادرار، اختلال نعوظ و …)
درمان سرطان پروستات (بهخصوص جراحی رادیکال پروستاتکتومی، پرتودرمانی و هورموندرمانی) اغلب بسیار مؤثر است، اما میتواند عوارض جانبی کوتاهمدت یا طولانیمدت ایجاد کند که کیفیت زندگی را تحت تأثیر قرار میدهد. شایعترین عوارض بیاختیاری ادرار و اختلال نعوظ هستند. این عوارض بسته به نوع درمان، سن، سلامت پایه، تکنیک جراحی و عوامل فردی متفاوتاند. بسیاری از این مشکلات با زمان، تمرینات و درمانهای حمایتی بهبود مییابند.
۱. بیاختیاری ادرار
- شایعترین عارضه پس از جراحی : آسیب به اسفنکتر ادراری یا اعصاب کنترلکننده مثانه.
- میزان بروز :
- پس از جراحی رباتیک/لاپاروسکوپیک: حدود ۱۰–۳۰٪ مردان در ۶ ماه اول نیاز به پد دارند؛ پس از ۱–۳ سال، کمتر از ۱۰٪ نیاز مداوم دارند.
- در پرتودرمانی: کمتر شایع (۵–۱۵٪)، اغلب تحریکی یا نشت خفیف.
- انواع: استرسی (هنگام سرفه، خنده، فعالیت)، فوری یا ترکیبی.
- بهبودی: اغلب موقتی؛ با تمرینات کگل ، فیزیوتراپی کف لگن و گاهی داروها (مانند آنتیکولینرژیک) در ۶–۱۲ ماه بهبود مییابد. در موارد شدید (کمتر از ۵٪)، ممکن است نیاز به جراحیباشد.
۲. اختلال نعوظ
- شایعترین عارضه جنسی پس از درمان محلی.
- میزان بروز:
- پس از جراحی: ۳۰–۷۰٪ (بسته به nerve-sparing بودن؛ در تکنیکهای پیشرفته مانند NeuroSAFE یا robotic nerve-sparing، نرخ شدید ED پس از ۱ سال حدود ۳۸٪ در مقابل ۵۶٪ بدون آن).
- پس از پرتودرمانی: ۳۰–۶۰٪، اغلب تدریجی و در سالهای بعد بدتر میشود.
- هورموندرمانی (ADT): تقریباً ۱۰۰٪ کاهش میل جنسی و ED موقت یا دائم.
- بهبودی: اغلب با زمان (تا ۱۸–۲۴ ماه ، داروهای PDE5i (مانند سیلدنافیل/Viagra، تادالافیل/Cialis)، تزریق داخل آلت، پمپ خلاء یا ایمپلنت آلت بهبود مییابد. در موارد مقاوم، گزینههای پیشرفتهتر.
۳. سایر عوارض شایع
- انزال خشک: تقریباً ۱۰۰٪ پس از جراحی (مایع منی به مثانه میرود) – بیضرر اما باروری را تحت تأثیر قرار میدهد.
- کاهش طول آلت: ۱–۲ سانتیمتر در برخی موارد پس از جراحی (به دلیل کوتاه شدن مجرا).
- عوارض پرتودرمانی: مشکلات رودهای (اسهال، تنگی رکتوم)، (سوزش ادرار، خون در ادرار)، تنگی مجرای ادرار ( حدود ۵–۱۰٪).
- عوارض هورموندرمانی (ADT طولانیمدت): گرگرفتگی، کاهش توده عضلانی، افزایش چربی، پوکی استخوان، خستگی، افسردگی، مقاومت انسولین و مشکلات قلبی-عروقی.
- عوارض کلی: خستگی، کاهش وزن یا افزایش وزن، درد استخوانی (در متاستاتیک)، کمخونی.
جدول مقایسه عوارض اصلی بر اساس نوع درمان
| درمان | بیاختیاری ادرار (طولانیمدت) | اختلال نعوظ (طولانیمدت) | سایر عوارض شایع |
|---|---|---|---|
| جراحی رادیکال | ۵–۱۵٪ (پس از ۳ سال) | ۴۰–۷۰٪ | انزال خشک، کوتاه شدن آلت |
| پرتودرمانی خارجی | ۵–۱۵٪ | ۳۰–۶۰٪ | مشکلات رودهای، تنگی مجرا |
| هورموندرمانی | کم | بالا (کاهش میل + ED) | گرگرفتگی، پوکی استخوان، خستگی |
| ترکیبی | بالاتر | بالاتر | ترکیبی از همه |
پیشآگهی و میزان بقای سرطان پروستات
پیشآگهی سرطان پروستات یکی از بهترینها در میان سرطانها است، بهخصوص وقتی زود تشخیص داده شود. سرطان پروستات اغلب رشد آهسته دارد و بسیاری از موارد محدود به پروستات باقی میمانند. میزان بقا با استفاده از میزان بقای نسبی ۵ ساله اندازهگیری میشود که مقایسه میکند چند درصد بیماران ۵ سال پس از تشخیص زنده میمانند نسبت به جمعیت عمومی همسن.
بر اساس آمار بهروز American Cancer Society (ACS) 2025–2026، SEER/NCI و گزارشهای جهانی (تا ۲۰۲۵–۲۰۲۶):
- میزان بقای نسبی کلی ۵ ساله: حدود ۹۸٪ (یعنی تقریباً همه بیماران ۵ سال پس از تشخیص زنده میمانند).
- ۱۵ ساله: حدود ۹۷٪ (بسیاری از بیماران سالها با کیفیت زندگی خوب زندگی میکنند).
- مرگ ناشی از سرطان پروستات در موارد زودرس بسیار نادر است و اغلب بیماران از علل دیگر فوت میکنند.
میزان بقا بر اساس مرحله
| مرحله (SEER Stage) | توضیح مختصر | میزان بقای نسبی ۵ ساله | توضیح پیشآگهی |
|---|---|---|---|
| Localized (محدود به پروستات – Stages I-II) | سرطان داخل غده پروستات مانده است. | >۹۹٪ (تقریباً ۱۰۰٪) | عالی – اغلب درمان کامل یا نظارت فعال کافی است. |
| Regional (محلی پیشرفته – Stage III) | گسترش به بافتهای نزدیک یا غدد لنفاوی مجاور. | >۹۹٪ | بسیار خوب – درمان ترکیبی (جراحی/پرتودرمانی + هورمون) مؤثر. |
| Distant / Metastatic (متاستاتیک – Stage IV) | گسترش به استخوان، غدد لنفاوی دور یا اندامهای دیگر. | ۳۸٪ (۳۶–۴۳٪ بسته به نژاد/گروه) | پایینتر، اما با درمانهای جدید (هورمون + ARPI، PSMA-targeted، شیمی) بقا بهطور قابل توجهی افزایش یافته و بسیاری سالها زندگی میکنند (median survival اغلب بیش از ۵ سال در mHSPC). |
| همه مراحل ترکیبشده | کلی | ۹۸٪ | یکی از بالاترین نرخهای بقا در سرطانها. |
وضعیت در ایران
آمار دقیق بقای ملی بهروز (۱۴۰۴–۱۴۰۵ / ۲۰۲۵–۲۰۲۶) کمتر منتشر شده، اما:
- به دلیل تشخیص دیرتر در برخی موارد (کمتر غربالگری منظم)، میزان بقا کلی کمی پایینتر از کشورهای پیشرفته است (اما در مراکز تخصصی نزدیک به آمار جهانی).
- در مراحل اولیه: پیشآگهی عالی و مشابه جهان (نزدیک ۱۰۰٪ ۵ ساله).
- در مراحل پیشرفته: با دسترسی به درمانهای استاندارد (هورمون، شیمی، پرتودرمانی)، بقا بهبود یافته، اما چالشهایی مانند تأخیر تشخیص یا دسترسی به درمانهای نوین وجود دارد.
- روند کلی: با افزایش تشخیص زودهنگام و درمانهای بهتر، پیشآگهی در ایران هم رو به بهبود است.
پیشگیری و غربالگری سرطان پروستات (چه کسانی باید چکاپ شوند؟)
پیشگیری از سرطان پروستات

هیچ روش ۱۰۰٪ تضمینی برای پیشگیری وجود ندارد، اما شواهد علمی نشان میدهد که برخی تغییرات سبک زندگی میتواند خطر ابتلا را کاهش دهد (بهخصوص خطر انواع تهاجمیتر):
- رژیم غذایی سالم:
- مصرف بیشتر سبزیجات (بهخصوص گوجهفرنگی – لیکوپن)، میوهها، غلات کامل و ماهی (امگا-۳).
- کاهش مصرف گوشت قرمز، گوشتهای فرآوریشده، چربیهای اشباع و رژیم پرچرب غربی.
- مصرف کافی ویتامین D (از نور خورشید یا مکمل اگر کمبود دارید).
- حفظ وزن سالم:
- چاقی (BMI ≥۳۰) خطر سرطان پروستات پیشرفته و مرگ ناشی از آن را افزایش میدهد.
- کاهش وزن در افراد چاق میتواند مفید باشد.
- فعالیت بدنی منظم:
- حداقل ۱۵۰ دقیقه ورزش متوسط در هفته (پیادهروی سریع، دوچرخهسواری، شنا).
- ورزش منظم خطر ابتلا و پیشرفت بیماری را کاهش میدهد.
- ترک سیگار:
- سیگار کشیدن خطر ابتلا به انواع تهاجمی و مرگ ناشی از سرطان پروستات را افزایش میدهد.
- مصرف الکل:
- محدود کردن به مقدار کم (کمتر از ۱۴ واحد در هفته) یا ترک.
- مکملها:
- ویتامین E، سلنیوم و بتاکاروتن: مطالعات نشان داد که نه تنها پیشگیری نمیکنند، بلکه ممکن است خطر را افزایش دهند توصیه نمیشود.
- ویتامین D: فقط در صورت کمبود واقعی.
- ۵-آلفا ردوکتاز مهارکنندهها (فیناستراید، دوتاستراید): خطر سرطان پروستات را کاهش میدهند، اما خطر تشخیص سرطانهای با درجه بالاتر را کمی افزایش میدهند فقط در موارد خاص و با مشاوره پزشک.
غربالگری سرطان پروستات (چه کسانی باید چکاپ شوند؟)
غربالگری یعنی بررسی افراد بدون علامت برای تشخیص زودهنگام. بحث اصلی بر سر آزمایش PSA ± معاینه انگشتی رکتال (DRE) است. غربالگری برای همه مردان توصیه نمیشود (به دلیل خطر سرطانهای کمخطر)، اما تصمیمگیری مشترک با پزشک ضروری است.
| گروه سنی / وضعیت | توصیه غربالگری | شروع از چه سنی؟ | فواصل پیشنهادی |
|---|---|---|---|
| مردان با خطر متوسط (بدون عامل خطر خاص) | بحث و تصمیم مشترک با پزشک؛ اگر بخواهند غربالگری کنند، PSA ± DRE | ۵۰ سالگی | هر ۲–۴ سال (اگر PSA <۳) یا هر ۱–۲ سال (اگر بالاتر) |
| مردان با خطر بالاتر (سابقه خانوادگی، نژاد سیاهپوست، BRCA mutation) | توصیه قوی به غربالگری | ۴۰–۴۵ سالگی | هر ۱–۲ سال |
| مردان با سابقه خانوادگی قوی (پدر/برادر مبتلا قبل از ۶۰ سال، یا چند خویشاوند درجه اول) | شروع زودتر و فواصل کوتاهتر | ۴۰ سالگی یا ۱۰ سال زودتر از سن تشخیص خویشاوند | هر ۱ سال |
| حاملان جهش BRCA2 یا دیگر ژنهای مرتبط | غربالگری توصیهشده | ۴۰ سالگی | هر ۱ سال (PSA + mpMRI در برخی مراکز) |
| مردان بالای ۷۰–۷۵ سال | فقط در صورتی که سلامت عمومی خوب و امید به زندگی ≥۱۰–۱۵ سال باشد | — | فقط اگر قبلاً شروع کرده باشند و فایده داشته باشد |
در ایران (انجمن اورولوژی ایران و وزارت بهداشت)
- غربالگری روتین برای همه مردان بالای ۵۰ سال توصیه نمیشود، اما بسیار توصیه میشود برای:
- مردان بالای ۵۰ سال که بخواهند (با مشاوره پزشک).
- مردان بالای ۴۵ سال با سابقه خانوادگی.
- مردان بالای ۴۰ سال با سابقه خانوادگی قوی یا علائم مشکوک.
- در بسیاری از مراکز دانشگاهی و کلینیکهای تخصصی، ترکیب PSA + mpMRI برای غربالگری دقیقتر استفاده میشود (بهخصوص اگر PSA در محدوده خاکستری باشد).
نتیجهگیری:
سرطان پروستات یکی از شایعترین سرطانها در میان مردان است، اما در عین حال یکی از قابل درمانترین و بهترین پیشآگهی را در میان انواع سرطانها دارد. سرطان پروستات ترسناک نیست اگر زود شناخته شود.
بسیاری از مردان پس از تشخیص و درمان، سالها زندگی عادی، فعال و با کیفیت بالا دارند – حتی بدون عوارض جدی. ترس از تشخیص نباید مانع غربالگری شود؛ تشخیص زودهنگام یعنی شانس بسیار بالا برای درمان کامل و زندگی طولانی بدون نگرانی. اگر بالای ۵۰ سال هستید یا سابقه خانوادگی دارید، همین امروز با یک متخصص اورولوژی صحبت کنید. یک چکاپ ساده میتواند آرامش خاطر چندین ساله به شما بدهد.
کلید موفقیت در مقابله با این بیماری در سه نکته اصلی خلاصه میشود:
- تشخیص زودهنگام
بیشتر موارد سرطان پروستات در مراحل اولیه (محدود به داخل غده) هیچ علامتی ندارند.
وقتی زود کشف شود (معمولاً از طریق غربالگری PSA و معاینه یا mpMRI)، میزان بقای ۵ ساله نزدیک به ۱۰۰٪ است و اغلب با درمانهای کمتهاجمی یا حتی نظارت فعال میتوان بیماری را کنترل یا کاملاً درمان کرد. - آگاهی و اقدام بهموقع
مردان بالای ۵۰ سال (یا از ۴۰–۴۵ سال در صورت سابقه خانوادگی، نژاد پرخطر یا جهش ژنتیکی) باید با پزشک خود درباره غربالگری مشاوره مشترک داشته باشند.
یک آزمایش ساده خون (PSA) و در صورت نیاز تصویربرداری پیشرفته میتواند تفاوت بین درمان ساده و مواجهه با بیماری پیشرفته را ایجاد کند. - سبک زندگی سالم
حفظ وزن مناسب، فعالیت بدنی منظم، رژیم غذایی غنی از سبزیجات و میوهها، کاهش مصرف گوشت قرمز و فرآوریشده، ترک سیگار و محدود کردن الکل نه تنها خطر ابتلا را کاهش میدهد، بلکه در صورت ابتلا به بیماری، به کنترل بهتر و کیفیت زندگی بالاتر کمک میکند.


Leave Your Comment