داروهای ضروری برای هر خانه ای
- 2025-08-26
- 0 Likes
- 0 Comments

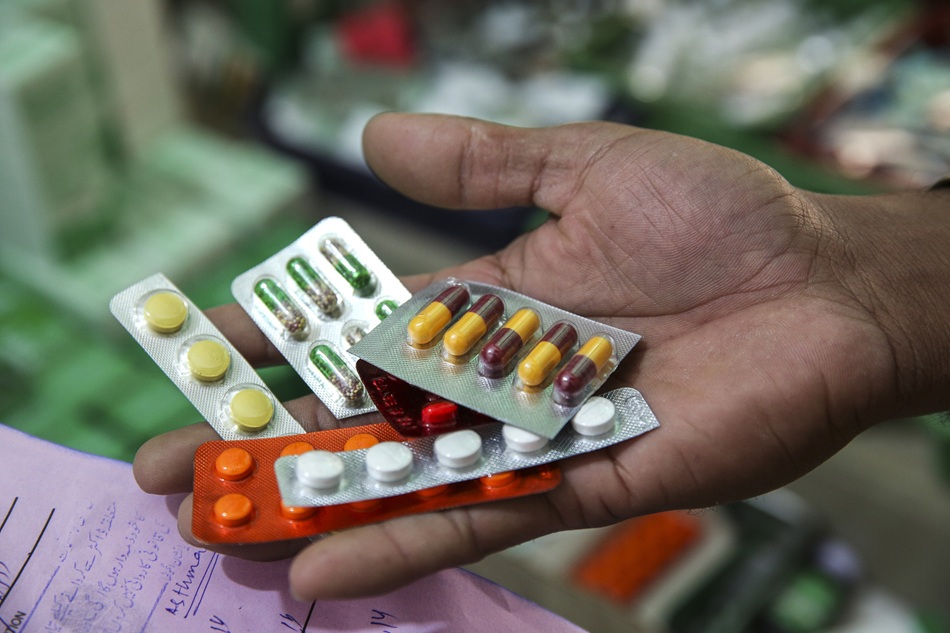
داروهای ضروری که باید در خانه باشند
تعدادی از داروهای ضروری که بهتر است در هر خانهای نگهداری شوند عبارتند از:
- مسکنها: برای تسکین دردهای خفیف تا متوسط مانند سردرد، دنداندرد، و دردهای عضلانی. استامینوفن (Acetaminophen) و ایبوپروفن (Ibuprofen) گزینههای رایجی هستند.
- آنتیهیستامینها: برای کاهش علائم آلرژی مانند آبریزش بینی، عطسه، خارش، و کهیر. دیفنهیدرامین (Diphenhydramine) و سیتریزین (Cetirizine) نمونههایی از این داروها هستند.
- داروهای ضداسید: برای تسکین سوزش سر دل و سوءهاضمه. رانیتیدین و فاموتیدین از جمله این داروها هستند.
- داروهای ضداسهال: برای درمان موقت اسهال. لوپرامید یکی از پرکاربردترینهاست.
- ضدعفونیکنندهها و باندها: برای تمیز کردن و پانسمان بریدگیها و خراشهای جزئی. الکل، بتادین، پمادهای آنتیبیوتیک موضعی مانند نئوسپورین، و انواع باند و چسب زخم ضروری هستند.
- تبسنج: برای اندازهگیری دمای بدن، بهویژه هنگام تب.
نکات مهم در مصرف داروهای ضروری
- قبل از مصرف هر دارویی، حتماً دستورالعمل روی بستهبندی را بخوانید و به دوز مصرفی و محدودیتهای سنی توجه کنید.
- تاریخ انقضای داروها را به طور مرتب بررسی و داروهای منقضی شده را دور بیندازید.
- داروها را در مکانی خنک، خشک، و دور از دسترس کودکان نگهداری کنید.
- در صورت داشتن هر گونه بیماری خاص یا مصرف داروهای دیگر، قبل از استفاده از داروهای جدید با پزشک یا داروساز مشورت کنید.
انواع مسکن ها و معرفی آنها
مسکنها (Painkillers) داروهایی هستند که برای تسکین درد استفاده میشوند و در دستهبندیهای مختلفی قرار میگیرند. انتخاب نوع مسکن به شدت و نوع درد، و همچنین شرایط فردی بیمار بستگی دارد.
داروهای ضدالتهاب غیراستروئیدی (NSAIDs)
این داروها با مهار آنزیمهای خاصی به نام سیکلوکسیژناز (COX)، تولید پروستاگلاندینها (موادی که باعث درد و التهاب میشوند) را کاهش میدهند. این داروها علاوه بر تسکین درد، خاصیت ضدالتهابی و ضدتب نیز دارند.
- ایبوپروفن (Ibuprofen): برای دردهایی مانند سردرد، دردهای قاعدگی، و دردهای عضلانی استفاده میشود.
- ناپروکسن (Naproxen): اثر طولانیتری نسبت به ایبوپروفن دارد و برای دردهای مزمن مانند آرتریت (Arthritis) مناسب است.
- دیکلوفناک (Diclofenac): بیشتر برای دردهای شدیدتر و التهابهای مفصلی تجویز میشود.
استامینوفن (Acetaminophen)
این دارو یک مسکن و تببر است، اما برخلاف NSAIDs، خاصیت ضدالتهابی قابل توجهی ندارد. مکانیسم دقیق آن بهطور کامل مشخص نیست، اما تصور میشود که بر روی سیستم عصبی مرکزی اثر میگذارد.
- استامینوفن (Acetaminophen): انتخاب خوبی برای دردهای خفیف تا متوسط و کاهش تب است، بهویژه برای افرادی که نمیتوانند NSAIDs مصرف کنند.

داروهای مخدر (Opioids)
این دسته از داروها قویترین مسکنها هستند و تنها برای دردهای شدید و حاد تجویز میشوند (مانند دردهای پس از جراحی یا دردهای سرطانی). آنها با اتصال به گیرندههای مخدر (Opioid receptors) در مغز و نخاع، سیگنالهای درد را مسدود میکنند.
- کدئین (Codeine)
- مورفین (Morphine)
- اکسیکدون (Oxycodone)
این داروها به دلیل پتانسیل بالای اعتیادآور بودن (Addictive) و عوارض جانبی جدی مانند یبوست (Constipation) و خوابآلودگی (Drowsiness)، باید با دقت و تحت نظارت پزشک مصرف شوند.
سایر مسکنها
علاوه بر دستههای اصلی، مسکنهای دیگری نیز وجود دارند که برای انواع خاصی از دردها استفاده میشوند:
- داروهای ضددرد عصبی (Neuropathic pain drugs): مانند گاباپنتین (Gabapentin) و پرهگابالین (Pregabalin)، برای درمان دردهای ناشی از آسیبهای عصبی (Nerve damage) کاربرد دارند.
- شلکنندههای عضلانی (Muscle relaxants): برای دردهای ناشی از اسپاسم عضلانی (Muscle spasms) تجویز میشوند.
- ضدافسردگیها (Antidepressants): برخی از آنها، مانند دولوکستین (Duloxetine)، میتوانند در مدیریت دردهای مزمن مانند فیبرومیالژیا (Fibromyalgia) مؤثر باشند.
انواع داروهای کاهش آلرژی و التهاب
انواع داروهایی که برای کاهش آلرژی و التهاب استفاده میشوند، عبارتند از:
آنتیهیستامینها (Antihistamines)
این داروها با مسدود کردن تأثیر هیستامین (Histamine)، مادهای که بدن در واکنش به آلرژی آزاد میکند، علائم را کاهش میدهند.
- آنتیهیستامینهای نسل اول: این داروها قدیمیتر هستند و اغلب باعث خوابآلودگی (Drowsiness) میشوند. نمونههای رایج شامل دیفنهیدرامین (Diphenhydramine) (مانند داروی تجاری Benadryl) هستند.
- آنتیهیستامینهای نسل دوم: این داروها جدیدتر هستند و معمولاً باعث خوابآلودگی نمیشوند یا خوابآلودگی کمتری ایجاد میکنند. نمونهها شامل سیتریزین (Cetirizine) (مانند Zyrtec) و لوراتادین (Loratadine) (مانند Claritin) هستند.
کورتیکواستروئیدها (Corticosteroids)
این داروها قویترین داروهای ضدالتهاب هستند و با کاهش التهاب در بدن، علائم آلرژی و سایر بیماریهای التهابی را تسکین میدهند.
- کورتیکواستروئیدهای خوراکی: برای التهابهای شدید تجویز میشوند و بهصورت قرص یا شربت مصرف میشوند. پردنیزون (Prednisone) یک نمونه شناختهشده است.
- اسپریهای بینی کورتیکواستروئید: برای درمان رینیت آلرژیک (التهاب مخاط بینی ناشی از آلرژی) استفاده میشوند. فلوتیکازون (Fluticasone) (مانند Flonase) نمونهای از این نوع داروهاست.
- کرمها و پمادهای موضعی: برای درمان التهابهای پوستی مانند اگزما و درماتیت (Dermatitis) کاربرد دارند.
ضداحتقانها (Decongestants)
این داروها تورم رگهای خونی در بینی را کاهش میدهند و به تسکین گرفتگی بینی کمک میکنند. اغلب در کنار آنتیهیستامینها مصرف میشوند.
- پسودوافدرین (Pseudoephedrine): (مانند داروی تجاری Sudafed) بهصورت قرص در دسترس است.
- اکسیمتازولین (Oxymetazoline): (مانند Afrin) به صورت اسپری بینی استفاده میشود.

تثبیتکنندههای ماستسل (Mast cell stabilizers)
این داروها از آزاد شدن هیستامین و سایر مواد شیمیایی در سلولهای ایمنی به نام ماستسل (Mast cells) جلوگیری میکنند.
- کرومولین سدیم (Cromolyn sodium): به صورت اسپری بینی و قطره چشم برای جلوگیری از علائم آلرژی استفاده میشود.
داروهای بیولوژیک (Biologics)
این داروهای تزریقی برای درمان آسم آلرژیک شدید و سایر آلرژیهای مزمن که به درمانهای سنتی پاسخ نمیدهند، تجویز میشوند. این داروها سیستم ایمنی را هدف قرار میدهند.
- امالیزوماب (Omalizumab): (مانند Xolair) یک نمونه از این داروها است.
داروهای ضد اسید
داروهای ضداسید (Antacids) برای کاهش علائم ناشی از افزایش اسید معده مانند سوزش سر دل (Heartburn) و سوءهاضمه (Indigestion) استفاده میشوند. این داروها در دستههای مختلفی قرار میگیرند که هر کدام مکانیسم اثر متفاوتی دارند.
۱. آنتیاسیدها (Antacids)
این داروها ضعیفترین نوع داروهای ضداسید هستند و به صورت بدون نسخه (Over-the-counter) در دسترس میباشند. مکانیسم اصلی آنها، خنثی کردن مستقیم اسید معده است. این داروها اسیدیته معده را با یک واکنش شیمیایی کاهش میدهند.
- کربنات کلسیم (Calcium carbonate): (مانند داروهای تجاری Tums و Rolaids) سریعالاثر است، اما ممکن است باعث یبوست (Constipation) شود.
- هیدروکسید منیزیم (Magnesium hydroxide): (مانند Milk of Magnesia) سریع عمل میکند، اما ممکن است باعث اسهال (Diarrhea) شود. به همین دلیل اغلب با هیدروکسید آلومینیوم ترکیب میشود.
- هیدروکسید آلومینیوم (Aluminum hydroxide): (مانند Amphojel) اثر کندتری دارد و میتواند باعث یبوست شود.
۲. مسدودکنندههای گیرنده H2 (H2 Blockers)
این داروها با مسدود کردن گیرندههای هیستامین H2 در سلولهای تولیدکننده اسید در معده، به نام سلولهای جداری (Parietal cells)، تولید اسید را کاهش میدهند. هیستامین به طور طبیعی به این گیرندهها متصل شده و باعث تحریک ترشح اسید میشود. با مسدود شدن این مسیر، ترشح اسید کاهش مییابد.
- رانیتیدین (Ranitidine): که در گذشته بسیار رایج بود، به دلیل مشکلات ایمنی از بازار جمعآوری شد.
- فاموتیدین (Famotidine): (مانند Pepcid) یک جایگزین رایج برای رانیتیدین است.
- سایمتیدین (Cimetidine): (مانند Tagamet) از اولین داروهای این دسته بود.
این داروها اثر طولانیتری نسبت به آنتیاسیدها دارند، اما شروع اثرشان کندتر است.
۳. مهارکنندههای پمپ پروتون (Proton Pump Inhibitors – PPIs)
این دسته از داروها قویترین و مؤثرترین داروهای کاهش اسید معده هستند. آنها با مسدود کردن پمپ پروتون (Proton pump)، که یک آنزیم به نام H+/K+ ATPase است و مسئول آخرین مرحله در تولید اسید معده میباشد، عمل میکنند. این انسداد تقریباً کامل و طولانیمدت است.
- امپرازول (Omeprazole): (مانند Prilosec)
- پنتوپرازول (Pantoprazole): (مانند Protonix)
- اسومپرازول (Esomeprazole): (مانند Nexium)
داروهای PPI برای درمان بیماریهای مزمن مانند بیماری رفلاکس معده به مری (GERD) و زخم معده تجویز میشوند و معمولاً باید یک بار در روز و قبل از غذا مصرف شوند تا بهترین اثربخشی را داشته باشند.
جدول مقایسهای
| دسته دارو | مکانیسم عمل | سرعت شروع اثر | مدت اثر | کاربرد اصلی |
| آنتیاسیدها | خنثیسازی مستقیم اسید | سریع (Instant) | کوتاه | تسکین فوری سوزش سر دل |
| مسدودکنندههای H2 | کاهش تولید اسید با مسدود کردن گیرنده هیستامین | کندتر (حدود ۱ ساعت) | متوسط (چند ساعت) | سوزش سر دل و سوءهاضمه گهگاهی |
| مهارکنندههای پمپ پروتون | مسدود کردن تولید اسید در آخرین مرحله | کند (چند روز برای رسیدن به اثر کامل) | طولانی (تا ۲۴ ساعت) | درمان بیماریهای مزمن مانند GERD و زخم معده |
داروهای ضد اسهال
داروهای ضداسهال (Antidiarrheal drugs) برای درمان اسهال و کاهش علائم آن استفاده میشوند. این داروها با مکانیسمهای مختلفی به کاهش دفعات و حجم مدفوع کمک میکنند.
۱. داروهای ضدحرکت (Antimotility Agents)
این داروها با کاهش سرعت حرکت رودهها، به بدن فرصت میدهند تا آب و الکترولیتهای بیشتری را جذب کند و در نتیجه مدفوع سفتتر شود.
- لوپرامید (Loperamide): (مانند داروی تجاری Imodium) این دارو با تأثیر بر گیرندههای اوپیوئیدی در دیواره روده، حرکات پریستالتیک روده را کاهش میدهد. لوپرامید به طور گسترده برای درمان اسهال حاد و اسهال مسافرتی (Traveler’s diarrhea) استفاده میشود.
- دیفنوکسیلات (Diphenoxylate): این دارو اغلب با آتروپین (Atropine) ترکیب میشود تا از مصرف بیرویه آن جلوگیری شود. عملکرد آن مشابه لوپرامید است.
۲. داروهای جاذب (Adsorbents)
این داروها با جذب سموم، باکتریها و سایر عوامل بیماریزا در روده، به کاهش علائم اسهال کمک میکنند.
- بیسموت سابسالیسیلات (Bismuth Subsalicylate): (مانند داروی تجاری Pepto-Bismol) این دارو علاوه بر اثر جاذب، دارای خواص ضدالتهابی، ضدباکتریایی و ضدویروسی نیز هست. بیسموت سابسالیسیلات برای درمان اسهال، ناراحتی معده، حالت تهوع و سوزش سر دل نیز مفید است. توجه داشته باشید که مصرف این دارو ممکن است باعث تیره شدن موقت زبان و مدفوع شود.
۳. داروهای کاهنده ترشح (Antisecretory Agents)
این داروها ترشح مایعات به داخل روده را کاهش میدهند.
- ریسهکادوتریل (Racecadotril): این دارو با مهار آنزیمی خاص، به کاهش ترشح مایعات و الکترولیتها در روده کمک میکند و بدون تأثیر بر حرکت روده، اسهال را درمان میکند.
۴. پروبیوتیکها (Probiotics)
اینها باکتریهای مفیدی هستند که به بازگرداندن تعادل فلور روده (Gut flora) کمک میکنند، بهویژه پس از مصرف آنتیبیوتیکها.
- لاکتوباسیلوس (Lactobacillus) و ساکارومایسس بولاردی (Saccharomyces boulardii): این پروبیوتیکها ممکن است در کاهش طول دوره و شدت اسهال مؤثر باشند.
نکات مهم:
- مصرف داروهای ضداسهال برای اسهال ناشی از عفونتهای باکتریایی شدید یا وجود خون در مدفوع (Dysentery) توصیه نمیشود، زیرا میتواند با ماندن عامل بیماریزا در بدن، وضعیت را بدتر کند.
- مهمترین اقدام در درمان اسهال، جبران آب و الکترولیتهای از دست رفته بدن است. استفاده از محلولهای خوراکی ORS (Oral Rehydration Solution) بسیار ضروری است.
- قبل از مصرف هر دارویی، به ویژه برای کودکان، با پزشک یا داروساز مشورت کنید.
ضد عفونی کننده ها و باندها
پاسخ به این سوال به شرح زیر است:
ضدعفونیکنندهها (Antiseptics) و باندها (Bandages) از اقلام ضروری در جعبه کمکهای اولیه هر خانهای هستند. این دو با هم کار میکنند تا از عفونت جلوگیری کرده و به بهبود زخمها کمک کنند.
ضدعفونیکنندهها
موادی هستند که برای از بین بردن یا جلوگیری از رشد میکروبها بر روی پوست، زخمها و سطوح دیگر استفاده میشوند. استفاده از آنها قبل از پانسمان زخم، خطر عفونت را به شدت کاهش میدهد.
- الکل ایزوپروپیل (Isopropyl Alcohol): به سرعت تبخیر میشود و برای ضدعفونی کردن ابزارهای کوچک مانند موچین یا قیچی و همچنین برای تمیز کردن پوست اطراف زخمهای کوچک استفاده میشود.
- بتادین (Betadine): یک محلول ضدعفونیکننده قوی بر پایه ید است که برای تمیز کردن بریدگیها، خراشها و زخمهای باز به کار میرود.
- پمادهای آنتیبیوتیک موضعی (Topical antibiotic ointments): مانند نئوسپورین (Neosporin)، حاوی آنتیبیوتیکهایی هستند که از رشد باکتریها در داخل زخم جلوگیری میکنند و میتوانند پس از تمیز کردن زخم، روی آن مالیده شوند.
باندها
برای پوشاندن زخمها پس از تمیز کردن و ضدعفونی کردن استفاده میشوند. آنها با ایجاد یک سد محافظ، از ورود آلودگی و میکروبها به زخم جلوگیری میکنند و به فرآیند بهبود طبیعی بدن کمک میکنند.
- چسب زخم (Adhesive bandages): برای بریدگیها و خراشهای کوچک بسیار مناسب هستند. این چسبها در اندازهها و شکلهای مختلفی موجودند.
- باند رولی (Rolled bandages): برای پانسمان زخمهای بزرگتر، نگه داشتن گاز استریل روی زخم یا برای حمایت از مفاصل آسیبدیده استفاده میشوند. این باندها معمولاً با گیرههای فلزی یا نوار چسب محکم میشوند.
- گاز استریل (Sterile gauze): یک پارچه نخی استریل و جاذب است که مستقیماً روی زخم تمیز قرار میگیرد تا خونریزی را متوقف کرده و زخم را بپوشاند. باندها یا چسبها روی گاز استریل قرار میگیرند تا آن را در جای خود نگه دارند.
برای مراقبت از یک زخم کوچک، ابتدا دستها را بشویید، سپس زخم را با آب و صابون ملایم یا یک محلول ضدعفونیکننده تمیز کنید. پس از خشک کردن ملایم، از پماد آنتیبیوتیک استفاده کرده و زخم را با چسب زخم یا گاز استریل و باند بپوشانید.
راه های جلوگیری از بینهاریهای عفونی
تب سنجها و انواع آن
انواع تبسنجها (Thermometers) و کاربرد آنها به شرح زیر است:
انواع تبسنجها
تبسنجها ابزارهایی برای اندازهگیری دمای بدن هستند و در انواع مختلفی موجودند که هر کدام برای روش خاصی از اندازهگیری مناسب هستند.
- تبسنج دیجیتال (Digital Thermometer):این نوع رایجترین تبسنج خانگی است. دارای یک سنسور الکترونیکی حساس به گرما است و دما را به صورت عددی روی یک صفحه نمایش نشان میدهد.
- کاربردها: میتوان از آن برای اندازهگیری دما از طریق دهان، زیر بغل یا مقعد استفاده کرد. اندازهگیری از طریق مقعد دقیقترین روش در کودکان است.
- مزایا: سریع، دقیق و استفاده از آن آسان است.
- تبسنج گوش (Tympanic Thermometer):این تبسنج از سنسور مادون قرمز برای اندازهگیری دمای پرده گوش استفاده میکند.
- کاربردها: مناسب برای استفاده در نوزادان و کودکان بزرگتر.
- مزایا: سریع (چند ثانیه)، غیرتهاجمی و برای کودکان راحت است.
- معایب: ممکن است به دلیل تکنیک نامناسب یا وجود جرم گوش، دقت کمتری داشته باشد.
- تبسنج پیشانی (Temporal Artery Thermometer):این تبسنج نیز از سنسور مادون قرمز استفاده میکند، اما دما را با اسکن شریان گیجگاهی روی پیشانی اندازهگیری میکند.
- کاربردها: مناسب برای اندازهگیری سریع و غیرتهاجمی در کودکان و بزرگسالان.
- مزایا: بسیار سریع و برای افراد بیقرار یا خوابیده مناسب است.
- معایب: دقت آن ممکن است تحت تأثیر عواملی مانند تعریق قرار گیرد.
- تبسنج جیوه (Mercury Thermometer):این نوع قدیمیترین تبسنجهاست و حاوی جیوه است. با افزایش دما، جیوه منبسط شده و در لوله بالا میرود.
- کاربردها: در گذشته رایج بود، اما به دلیل خطر شکستگی و سمی بودن جیوه، اکنون کمتر استفاده میشود و در بسیاری از کشورها ممنوع شده است.
- معایب: کند، شکننده و خطرناک است.
درخواست آمبولانس خصوصی در صادقیه
نکات مهم در استفاده از تبسنج
- روش اندازهگیری: دمای بدن در مقعد (Rectal temperature) دقیقتر از دمای دهانی (Oral temperature) یا زیر بغل (Axillary temperature) است.
- ضدعفونی: قبل و بعد از هر بار استفاده، تبسنج را با الکل یا آب و صابون تمیز کنید.
- انتظار: پس از نوشیدن مایعات گرم یا سرد، یا فعالیت شدید، حدود ۱۵ دقیقه صبر کنید تا دمای بدن به حالت عادی برگردد و سپس دما را اندازهگیری کنید.


Leave Your Comment